Dettagli
- Definizione
- Epidemiologia
- Eziologia e patogenesi
- Storia e EO
- Diagnosi
- Gestione
- Complicazioni e prognosi
- Immagine 01
- Immagine 02
- Immagine 03
- Immagine 04
- Immagine 05
05.17 – [05.07 – Zoonosi e parassitosi] Pediculosi
Definizione
- La pediculosi del cuoio capelluto, chiamata anche pediculosis capitis, è una frequente infestazione ectoparassitaria dell’età pediatrica.
- Il pidocchio della testa è un parassita esclusivamente umano trasmesso dal contatto diretto testa-testa. Anche se asciugamani, cappelli e accessori per capelli sono stati implicati nella trasmissione dei pidocchi, non ci sono chiare prove di trasmissione tramite fomiti.
- È endemica in tutto il mondo.
- Il ciclo di vita del parassita si ripete ogni 3 settimane e i pidocchi adulti possono sopravvivere fino a 55 ore (più frequentemente meno di un giorno) fuori dall’ospite.
- I termini “lendine” o “lendini” sono stati usati dagli esperti sia per indicare l’uovo che contiene il pidocchio in via di sviluppo che per indicare gli involucri vuoti delle uova.
Tipi
- Vi sono altri tipi di pediculosi: pidocchi del pube (pediculosis pubis) e pidocchi del corpo (pediculosis corporis).
- Altri ectoparassiti sono l’acaro della scabbia e le pulci.
Epidemiologia
- I bambini sani di età compresa tra i 3 e gli 11 anni sono la fascia di età maggiormente coinvolta, indipendentemente dal livello igienico, in tutti i contesti socioeconomici. Spesso i bambini infestati contagiano successivamente i propri contatti familiari.
- Gli adulti, invece, vengono infestati nei casi di scarsa igiene personale.
- Colpisce entrambi i sessi, ma più frequentemente le ragazze.
- È meno comune negli afroamericani, probabilmente a causa delle differenze strutturali dei capelli (in Africa, gli artigli dei pidocchi si sono adattati ad afferrare i capelli ricci).
Probabili fattori di rischio
- I fattori di rischio per la trasmissione sono tutte quelle condizioni che mettono a stretto contatto testa a testa, come avviene ad esempio nelle scuole, nei centri di assistenza dell’infanzia o negli accampamenti. Il sovraffollamento e la scarsa igiene (negli adulti) contribuiscono profondamente alla trasmissione dei pidocchi.
Possibili fattori di rischio
- Il rischio può variare a seconda del tipo di capelli, in base anche agli artigli dei pidocchi, che sono differenti di zona in zona:
- i pidocchi negli Stati Uniti si sono adattati alla presa di capelli cilindrici, come i capelli dei caucasici;
- i pidocchi in Africa si sono adattati per afferrare i capelli ricci.
Fattori non associati ad un aumento del rischio
- Tra i fattori di rischio non associati vi sono: l’igiene (nei bambini), lunghezza dei capelli, frequenza della spazzolatura o dello shampoo e classe socioeconomica.
Condizioni associate
- Spesso, alla pediculosi della testa vi sono associate altre tipologie di infestazioni da pidocchi o da scabbia, specialmente nelle popolazioni povere, nei “senzatetto” o nei rifugiati.
Eziologia e patogenesi
- Il pidocchio del capo Pediculus humanus var. capitis è un insetto sanguisuga di 2-3 mm (dimensione del seme di sesamo) con 3 paia di zampe che terminano con potenti artigli. È un parassita esclusivamente umano, non trasmesso da altri animali. Si trasmette attraverso il contatto tra i capelli, e necessita di un contatto diretto, non potendo saltare da una persona all’altra.I fomiti (asciugamani, cappelli, pettini, accessori per capelli) sono da sempre considerati implicati nella trasmissione, ma non vi è nessuna evidente prova di supporto, e la diffusione indiretta è quindi molto meno probabile della trasmissione diretta.
- Il ciclo vitale si ripete ogni 3 settimane:
- il pidocchio femmina vive 3-4 settimane sull’ospite umano e depone fino a 10 uova (lendini) al giorno una volta maturo;
- le uova, inizialmente traslucide, sono attaccate alla base del fusto dei capelli (entro 4 mm dal cuoio capelluto) da una sostanza simile alla colla prodotta dal pidocchio;
- le uova vengono incubate e si schiudono in 7-12 giorni (richiedono il calore per l’incubazione e non possono schiudersi lontano dal cuoio capelluto alle temperature ambientali normali);
- le ninfe femmine crescono per circa 9-12 giorni, poi si accoppiano e depongono le uova.
- I pidocchi adulti possono sopravvivere fino a 55 ore senza un ospite, ma probabilmente diventano non vitali a causa della disidratazione.
- Non è stato dimostrato che i pidocchi possano trasmettere altre patologie nell’uomo.
Storia e EO
- Il bambino può essere totalmente asintomatico, o può avvertire una sensazione di solletico, come se “qualcosa si muovesse sulla testa”.
- L’infestazione del cuoio capelluto può provocare infiammazione, a causa dell’iniezione di saliva, e prurito, a causa della sensibilizzazione ai componenti della saliva. Con il grattamento si possono verificare escoriazioni e successive sovrainfezioni secondarie. Bisogna quindi sospettare sempre una pedicuosi quando il bambino manifesta prurito e/o Impetigine del cuoio capelluto. Tuttavia, il prurito non è sempre presente, ma può essere tardivo (anche dopo 4-6 settimane) in pazienti che non hanno mai avuto i pidocchi.
- Bisogna sempre chiedere se vi siano casi di pediculosi nella scuola o nell’asilo del bambino.
- All’esame obiettivo, quello che si trova più o meno facilmente sono le lendini o i pidocchi adulti (una lente d’ingrandimento può essere d’aiuto):
- le lendini si trovano alle estremità prossimali dei fusti dei capelli e la loro distanza dal cuoio capelluto, che aumenta con la crescita del capello, indica la durata dell’infestazione (1cm = 1 mese);
- i pidocchi vitali si vedono più facilmente sulla nuca o dietro le orecchie lungo l’attaccatura dei capelli;
- le uova vuote appaiono bianche.
Diagnosi
- Per la diagnosi è sufficiente il ritrovamento di pidocchi adulti vivi, di ninfe o di uova vitali (lendini); quest’ultime sono considerate vitali se distano massimo 1 cm dal cuoio capelluto e sono saldamente attaccate ai capelli.
Panoramica dei test
- L’ esame obiettivo, fatto in modo corretto, è fondamentale per la diagnosi:
- bagnare e pettinare i capelli per rimuovere i nodi, usando anche lubrificanti come l’olio o il balsamo;
- usare una lente di ingrandimento per la ricerca e un pettine a denti fini (denti distanti 0,2-0,3 mm) per intrappolare i pidocchi;
- inserire il pettine il più vicino possibile al cuoio capelluto e pettinare sistematicamente tutta la testa almeno due volte, esaminando il pettine dopo ogni colpo;
- si impiega circa 1 minuto per trovare il primo pidocchio.
- Le uova possono essere più facili da vedere sulla nuca o dietro le orecchie, entro 1 cm dal cuoio capelluto.
- Come indagini di secondo livello, si può considerare l’uso della lampada di Wood (luce ultravioletta) per facilitare l’individuazione delle lendini che diventano fluorescenti, e la dermoscopia manuale, utile per la differenziazione delle uova contenenti ninfe da uova vuote o pseudonodi amorfi.
Gestione
- La terapia di prima linea si avvale di antiparassitari topici. Si sta segnalando una resistenza sempre maggiore ai comuni antiparassitari, pertanto la terapia potrebbe cambiare anche in relazione alle resistenze locali:
- permetrina 1% liquido o lozione applicata sui capelli tamponati, poi risciacquata con acqua calda dopo 10 minuti. Il trattamento va ripetuto dopo una settimana;
- malathion 0,5% lozione applicata sui capelli asciutti, poi va asportato via dopo circa 8-12 ore con lo shampoo; è raccomandato quando si sospetta una resistenza alla permetrina;
- ivermectina 0,5% (Sklice) lozione applicata sui capelli asciutti per 10 minuti; una singola applicazione è efficace per l’eradicazione dei pidocchi;
- spinosad 0,9% (Natroba) sospensione topica sembra più efficace della permetrina;
- piretrina con piperonilbutossido(piretrina sinergizzata) da applicare sui capelli asciutti per 10 minuti; trattamento da ripetere dopo una settimana; possono essere efficaci, ma la resistenza è variabile e in crescita;
- altri agenti topici sembrano efficaci, ma ricordiamo che il lindano(gamma benzene esacloruro) non è più raccomandato come antiparassitario.
- Gli agenti occlusivi in grado di uccidere i pidocchi per soffocamento, seppur senza studi clinici randomizzati, includono:
- la lozione al dimeticone 4%, più efficace del malathion 0,5% liquido;
- gelatina di petrolio, maionese, burro o margarina, oli vegetali e olio d’oliva.
- La rimozione fisica delle lendini è un trattamento che è stato preso in considerazione, ma le prove che ne valutano l’efficacia rispetto alla terapia antiparassitaria sono limitate ed incoerenti (chiamata anche “pettinatura a umido” o “bug busting”). Bisogna pettinare i capelli bagnati (con l’aggiunta di balsamo o lubrificante) con pettini per capelli (denti < 0,3 mm di distanza), inserendo il pettine vicino al cuoio capelluto. Ripetere quindi la pettinatura ogni 2-3 giorni fino a quando non si vedono più uova o lendini. Questo trattamento fisico comunque non sembra essere un aiuto efficace alla terapia topica.
- I farmaci orali per il trattamento dei pidocchi sono:
- Il trimetoprim-sulfametossazolo: 5 mg/kg due volte al giorno da aggiungere alla permetrina, che può aumentare il tasso di cura;
- l’ivermectina orale: 400 mcg/kg, con ripetizione della dose 7 giorni dopo, che sembra più efficace della lozione di malathion per trattare le resistenze.
- Per la prevenzione e il controllo dell’infestazione da pidocchi bisogna:
- controllare i membri della famiglia e trattare se si trovano pidocchi vivi o lendini entro 1 cm dal cuoio capelluto, o se si ha il letto in condivisione;
- escludere i bambini dalla frequenza scolastica;
- non condividere indumenti o accessori per capelli, disinfettare pettini e spazzole, lavare biancheria e indumenti ed isolare per due settimane gli articoli non lavabili.
Follow-up
- È necessario confermare il successo del trattamento 1-2 giorni dopo l’ultima applicazione dell’antiparassitario: all’ispezione non vi dovrà essere traccia di pidocchi o lendini vive. La presenza di pidocchi mobili di tutte le dimensioni suggerisce una resistenza, mentre il ritrovamento di un solo pidocchio di dimensioni adulte suggerisce una reinfestazione. Importante ricordare inoltre che i bambini con lendini ma senza pidocchi attivi non svilupperanno la pediculosi nella maggior parte dei casi.
- Bisognerà ritrattare con un antiparassitario diverso se la reinfestazione si verifica entro un mese.
- Le cause del fallimento terapeutico sono: scarsa compliance al trattamento, dovuta anche ad eventuali incomprensioni circa le modalità terapeutiche, istruzioni date in modo inappropriato da parte del servizio sanitario, diagnosi errata, uso di prodotto inadeguato (per esempio shampoo), mancata ripetizione del trattamento all’intervallo raccomandato, resistenza acquisita al farmaco.
- I trattamenti da considerare in caso di resistenza comprovata includono:
- Alcool benzilico 5% se età> 6 mesi;
- malathion 0,5% se età> 24 mesi;
- rimozione manuale tramite pettinatura a umido o metodo occlusivo (con gelatina di petrolato o prodotto che genera il soffocamento dei pidocchi) per i pazienti più giovani, con 2-4 cicli di trattamento.
Complicazioni e prognosi
- I pidocchi non sono un pericolo per la salute e non comportano la diffusione di nessun altro tipo di malattia. Per cui le complicanze sono per lo più psicologiche, con alto rischio di sviluppare una stigmatizzazione sociale e il conseguente isolamento sociale.
- Il prurito può persistere anche per settimane dopo un trattamento efficace.
- Non vi sono studi adeguati che attestino il tasso attuale di resistenza agli antiparassitari, anche perché spesso ogni popolazione geografica presenta una resistenza verso uno specifico farmaco, per cui risulta difficile avere dei dati standardizzati e spesso quindi bisognerà adattare il trattamento in base alle resistenze locali.
Immagine 01
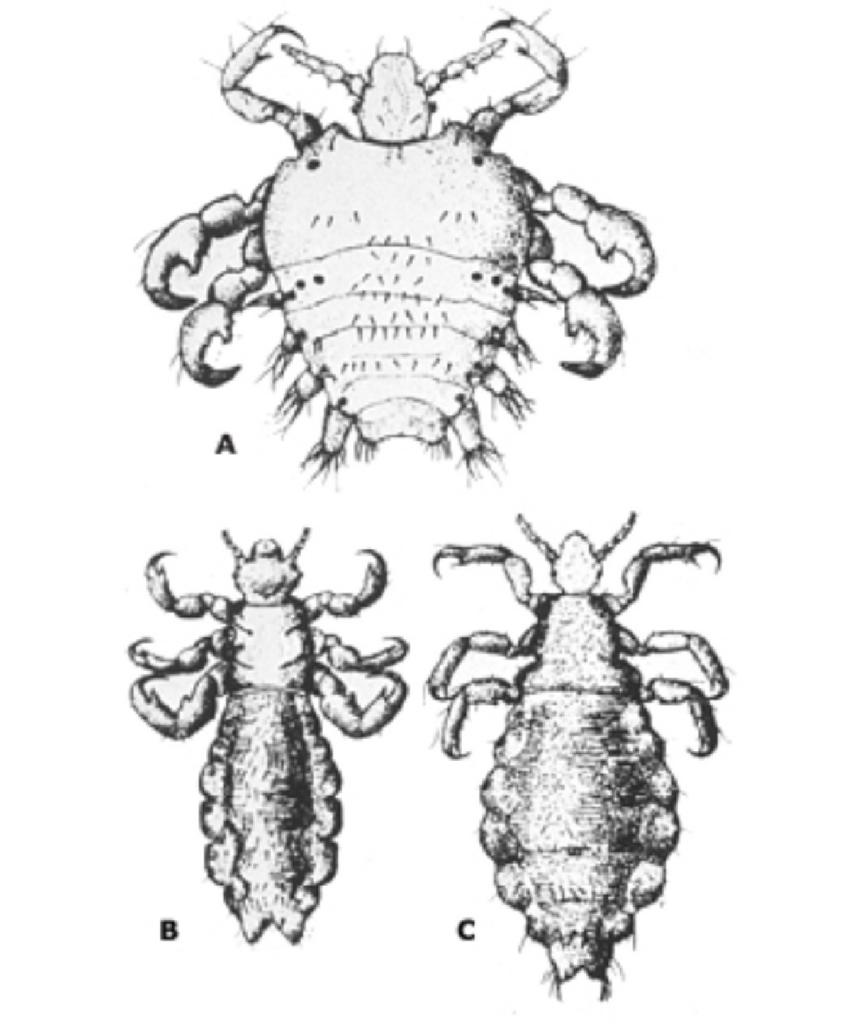
Immagine 01. Le tre specie di pidocchio patologiche per l’uomo: Phthirus pubis (figura A, pidocchio del pube, detto volgarmente “piattola”), Pediculosis capitis (figura B, pidocchio della testa), Pediculosis corporis (figura C, pidocchio del corpo).
Immagine 02

Immagine 02. Lendini fortemente adese al fusto del capello.
Immagine 03

Immagine 03. Visione ingrandita del pidocchio e della lendine.
Immagine 04
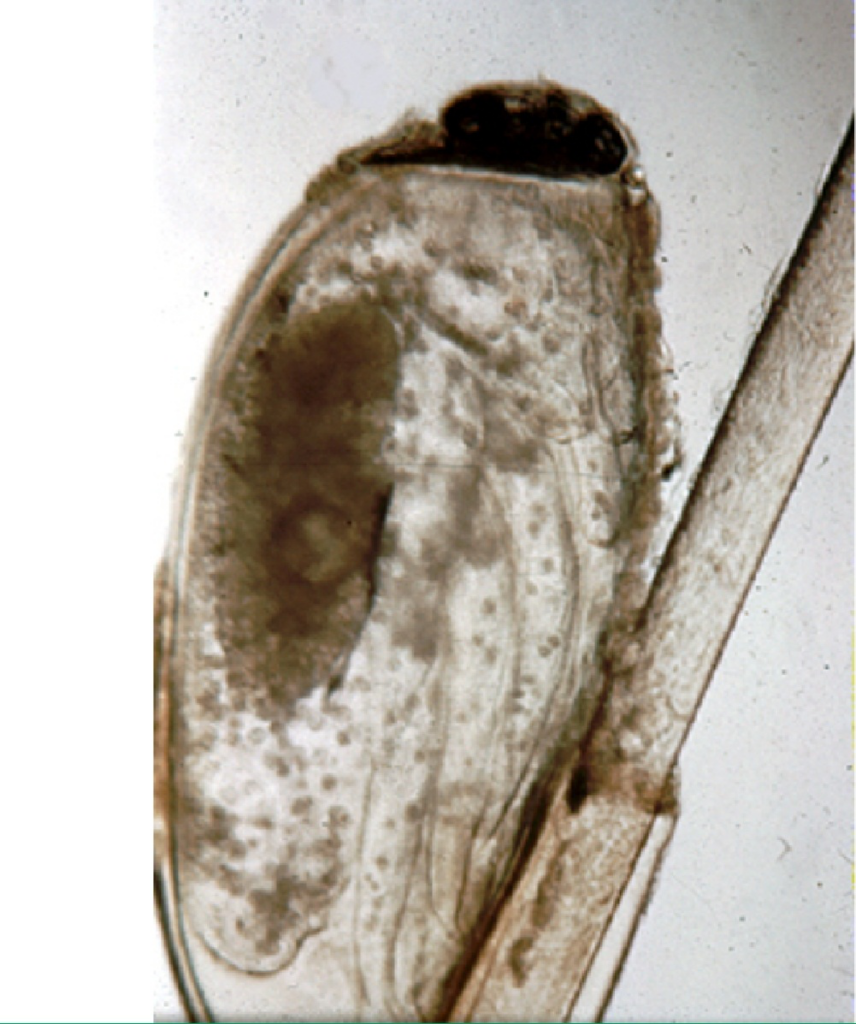
Immagine 04. Visione microscopica della lendine.
Immagine 05
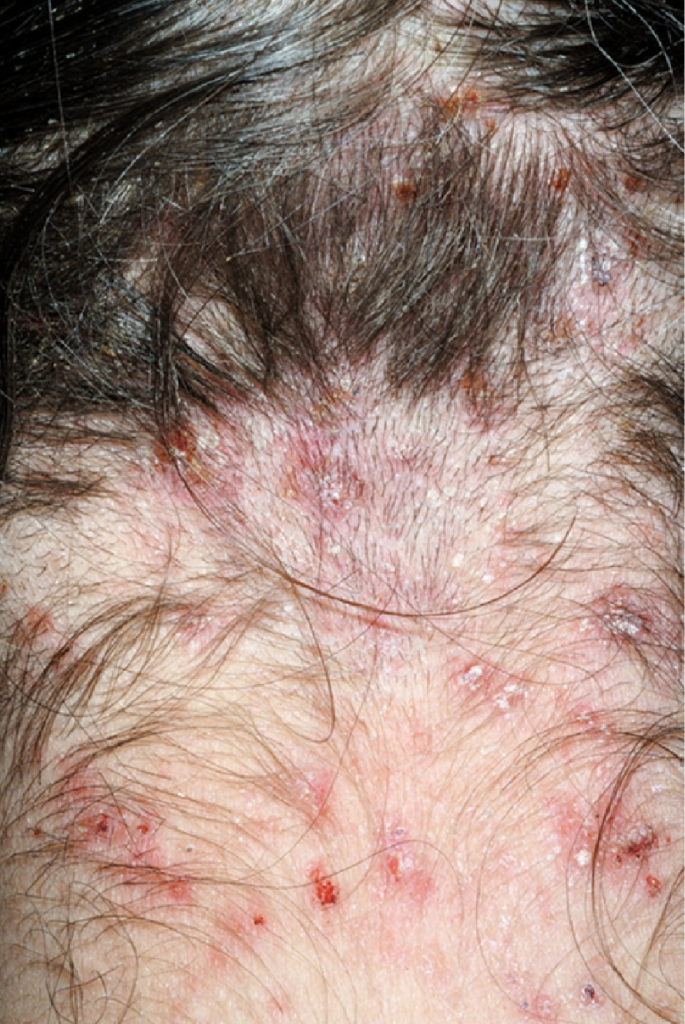
Immagine 05. Lesioni da grattamento secondarie a infestazione di pidocchi.