Dettagli
- Complicanze
- Disturbi della consolidazione
- Ritardo Di consolidazione e pseudoartrosi
- Viziosa consolidazione
- Complicanze associate
- Complicanze precoci
- Complicanze tardive
Alterazioni del processo di consolidamento
Complicanze
- Il decorso clinico di una frattura può essere complicato da due gruppi principali di eventi avversi:
- disturbi della consolidazione;
- complicanze associate (regionali o sistemiche).
Disturbi della consolidazione
- L’obiettivo del trattamento di ogni frattura è la guarigione dei frammenti ossei in una posizione tale da garantire una completa ripresa funzionale in assenza di dolore.
I disturbi della consolidazione sono complicanze del processo riparativo che quasi sempre si associano a un risultato clinico sfavorevole, richiedendo ulteriori terapie per la loro cura.
Ritardo Di consolidazione e pseudoartrosi
- Il tempo necessario per ottenere la consolidazione di una frattura varia in rapporto alla sede e al tipo di lesione, all’età del paziente e alla metodica di trattamento. Sulla base dell’esperienza clinica e tenendo conto dei fattori sopracitati, è possibile prevedere per ogni singola frattura, in un certo gruppo di età e dopo uno specifico trattamento, un tempo indicativo necessario per la consolidazione. È opportuno sottolineare che questo periodo è approssimativo e che anche il giudizio sulla consolidazione di una frattura si presta a una certa discrezionalità.
- La consolidazione dovrebbe comportare una strutturazione del callo osseo, valutata in termini di estensione e mineralizzazione sui radiogrammi, sufficiente a sopportare le normali sollecitazioni funzionali del segmento osseo interessato. Da una definizione di questo tipo ne consegue che per considerare guarita una frattura degli arti inferiori è necessario un grado di strutturazione e di resistenza meccanica del callo osseo molto maggiore rispetto a una frattura dell’arto superiore, dove le sollecitazioni meccaniche sull’osso sono di minore entità.
- Una volta trascorso il tempo di guarigione presunto per una specifica frattura, l’assenza di elementi comprovanti la riparazione della lesione configura il cosiddetto ritardo di consolidazione. In questa situazione è possibile che, seppure in un tempo più lungo, si giunga infine alla consolidazione, talvolta attuando provvedimenti terapeutici incruenti (sollecitazioni funzionali controllate, terapie fisiche) per raggiungere lo scopo.
- I fattori locali che sembrano avere un ruolo determinante nell’inibire il processo di consolidazione sono:
- l’ampia diastasi dei frammenti di frattura;
- il movimento tra i frammenti;
- l’interposizione di tessuti molli;
- la lesione estesa del periostio;
- l’infezione del focolaio.
- Se il processo di guarigione della frattura è compromesso in modo completo e irreversibile, si ha la pseudoartrosi, definita non solo dal fattore temporale, ma anche da aspetti morfologici. Dal punto di vista anatomopatologico la pseudoartrosi si caratterizza per l’interposizione di tessuto fibroso e fibro-cartilagineo tra i frammenti di frattura: questo tessuto può andare incontro a degenerazione fibrinoide e dare origine a una pseudocavità articolare tra i frammenti.
- L’attività osteogenica periostale ed endostale si esaurisce in una neoproduzione ossea che oblitera il canale midollare, talvolta formando una mensola alla periferia della diafisi. Lo spessore e l’elasticità del tessuto fibroso influenzano il grado di motilità preternaturale, che differenzia la pseudoartrosi lassa da quella serrata.
- Radiograficamente i frammenti ossei possono apparire ravvicinati e slargati alle loro estremità oppure distanti e riassorbiti: tali aspetti, che rispecchiano modalità patogenetiche diverse del disturbo di consolidazione, permettono di distinguere la pseudoartrosi in ipertrofica (Figura 01), atrofica (Figura 02) e oligotrofica (quest’ultima con caratteristiche intermedie rispetto alle precedenti) (Figura 03).
- La mancata guarigione della frattura comporta la perdita della normale resistenza meccanica del segmento scheletrico e si traduce in quadri clinici di diversa gravità in base alla sede interessata. La motilità preternaturale, più o meno accentuata in base alle caratteristiche della pseudoartrosi, si accompagna di solito a dolore e impotenza funzionale.
- La terapia è chirurgica ed è guidata dai seguenti principi:
- rimuovere il tessuto fibroso, fibro-cartilagineo e necrotico interposto tra i frammenti ossei;
- favorire la rivascolarizzazione, ripristinando la pervietà del canale midollare;
- portare a contatto i capi di frattura e realizzare una fissazione stabile degli stessi;
- colmare la perdita di sostanza ossea con materiale biologico a componente cellulare osteogenica (autotrapianto osseo, cellule mesenchimali) oppure con materiale biologico e sostanze osteoinducenti (allotrapianto, Bone Morphogenetic Protein o BMP);
- se si utilizzano fissatori esterni, stimolare una ripresa dell’attività osteogenica con la distrazione/compressione meccanica della pseudoartrosi.
Figura 01
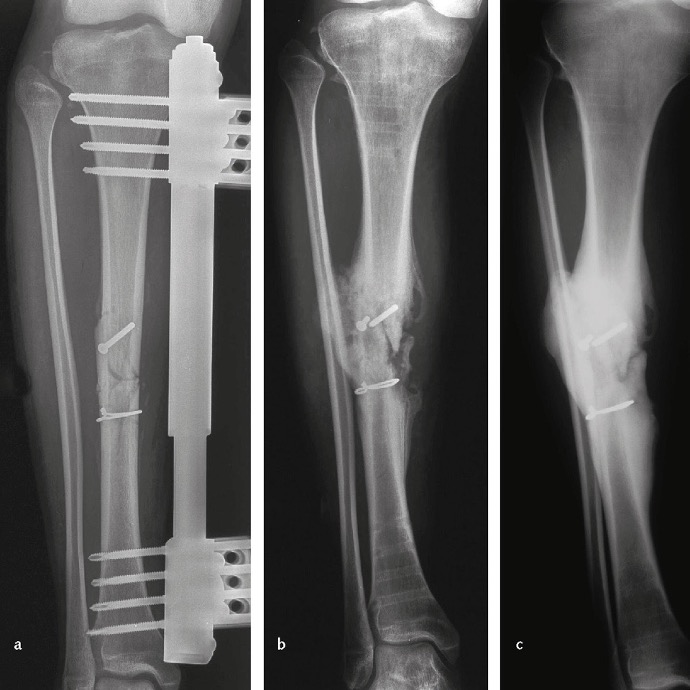
Figura 01: evoluzione in pseudoartrosi di una frattura pluriframmentaria diafisaria della tibia destra. Quadro radiografico dopo osteosintesi con vite e cerchiaggio (in sede di frattura), associata a fissazione esterna (a). a distanza di 4 mesi la frattura non appare ancora consolidata. Nonostante la reazione periostale, la rima di frattura è ancora evidente e la vite appare rotta; la tibia mostra inoltre un’angolazione in varismo (b). Controllo a 1 anno dal trauma che mostra pseudoartrosi ipertrofica. le estremità dei frammenti appaiono slargate dal tentativo di riparazione periostale, il canale midollare è obliterato e l’angolazione in varo della tibia si è ulteriormente accentuata. il paziente lamenta persistente dolore al carico (c).
Figura 02
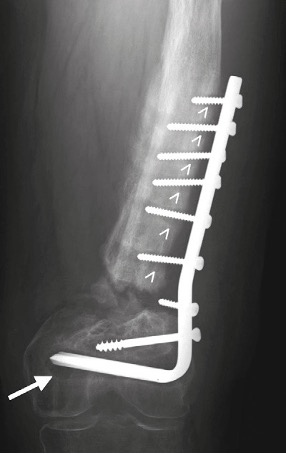
Figura 02: Pseudoartrosi atrofica a seguito di osteosintesi di frattura comminuta esposta del femore distale. in questo caso non è presente alcuna reazione periostale e l’intervallo tra i frammenti ossei appare ampio. il mezzo di sintesi mostra segni di mobilizzazione, con aree di riassorbimento osseo intorno alla lama () e alle viti (>).
Figura 03
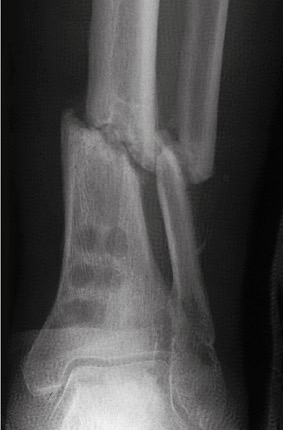
Figura 03: Pseudoartrosi oligotrofica del terzo distale della diafisi tibiale, in esito a frattura esposta.
Viziosa consolidazione
- Questo disturbo della consolidazione si verifica quando i frammenti di frattura guariscono in posizione non corretta, esitando in deformità con rilevanza clinico-funzionale e/o estetica. Le viziose consolidazioni possono causare l’angolazione (in valgo, varo, recurvato o procurvato), l’allungamento, l’accorciamento o la rotazione dell’osso fratturato. La terapia chirurgica è giustificata dalla presenza di disturbi clinicamente rilevanti e si basa sull’esecuzione di osteotomie correttive. In questi interventi, volti a ripristinare una normale morfologia scheletrica, si pratica una frattura chirurgica dell’osso malconsolidato con appositi strumenti; quindi, si stabilizzano i frammentinella posizione desiderata con mezzi di osteosintesi diversi.
Complicanze associate
- Come conseguenza di una frattura si possono osservare diverse lesioni associate, che coinvolgono strutture adiacenti all’osso fratturato (complicanze regionali), fino a coinvolgere l’organismo in toto (complicanze sistemiche). Da un punto di vista didattico si distinguono complicanze precoci e tardive.
Complicanze precoci
- In questa categoria rientrano tutte quelle condizioni che si presentano al momento del trauma o nei giorni immediatamente successivi a esso. Comprendono:
- le lesioni locali cutanee, capsulo-legamentose, vascolari e nervose;
- le sindromi compartimentali;
- patologie sistemiche, quali la malattia tromboembolica, l’embolia grassosa, l’insufficienza respiratoria acuta (ARDS), la disfunzione multiorgano (MODS), lo shock emorragico, il tetano e la gangrena gassosa.
- Complicanze acute locali Le complicanze acute locali (cutanee, capsulo-legamentose, vascolari e nervose) vanno sempre ricercate durante la visita iniziale per escludere lesioni iatrogene causate da una non corretta esecuzione delle manovre di riduzione o delle procedure chirurgiche, e sono specifiche del distretto corporeo coinvolto. Esempi sono la lesione del nervo radiale in una frattura diafisaria dell’omero oppure lesioni dell’arteria poplitea per fratture-lussazioni del ginocchio.
- Sindromicompartimentali Lesindromicompartimentali sono entità cliniche caratterizzate dalla sofferenza ischemica dei tessuti contenuti in alcuni compartimenti anatomici a pareti inestensibili, per effetto di un’eleva- zione della pressione tissutale al loro interno. Tale fenomeno può essere causato da un aumento del contenuto (emorragia, edema, infiammazione ecc.) o da una compressione esterna (bendaggi stretti). La sindrome di Volkmann è la sindrome compartimentale che colpisce le strutture contenute nella loggia anteriore dell’avambraccio;
- La diagnosi di sindrome compartimentale può essere difficile e deve essere tempestiva, al fine di evitare danni anatomici irreversibili. Il sospetto deve insorgere in tutti i casi di tumefazione, dolore sproporzionato e tensione cutanea, soprattutto se associati a iperestesie nel territorio di distribuzione dei nervi.
- Il trattamento è essenzialmente legato alla decompressione, rimuovendo eventuali compressioni esterne e/o eseguendo in urgenza una fasciotomia.
- Malattia tromboembolica La tromboembolia è una delle complicanze più frequenti in ambito ortopedico: soprattutto la trombosi venosa profonda (TVP) prossimale degli arti inferiori espone a un rischio elevato di embolia polmonare. Questa condizione è legata sia al trauma (lesione endoteliale nella triade di Virchow) sia all’immobilità (stasi) e può essere favorita da una predisposizione individuale (ipercoagulabilità). Clinicamente la TVP può essere del tutto silente e deve essere ricercata con il classico segno di Homans (flessione dorsale del piede ad arto esteso) e valutando la dolorabilità alla palpazione locale.
- L’embolia polmonare si rende evidente con “fame d’aria”, dispnea, tosse, tachipnea, tachicardia, fino ai casi più eclatanti di collasso cardio-polmonare.
La diagnosi strumentale della TVP si avvale dell’ecocolor-Doppler; l’embolia, sospettata in presenza di alterazioni dell’emogasanalisi (abbassamento di pO2 arteriosa) ed elettrocardiografiche (tachicardia e inversione delle onde T nelle derivazioni anteriori), può essere identificata con una scintigrafia polmonare ventilatoria e perfusoria o con un’angio-TC. - Per la specifica terapia si rimanda ai testi di Medicina Interna, ricordando però la necessità di effettuare sempre la prevenzione con eparine a basso peso molecolare in alcune fratture (rachide, bacino, arti inferiori), sempre che non vi sia un elevato rischio emorragico.
- Embolia grassosa L’embolia grassosa (o adiposa) è una complicanza meno frequente, più spesso conseguente a traumi pelvici, fratture di ossa lunghe (diafisi femorale) e alesaggio endomidollare (procedura eseguita per l’inserimento di chiodi nel canale diafisario durante l’osteosintesi di fratture). È dovuta al passaggio in circolo di globuli di grasso che vanno a ostruire arteriole e capillari di polmoni, cervello, reni e cute.
- La sintomatologia varia in base alla sede: spesso si presenta con dispnea, cianosi, confusione, vertigini, eruzioni petecchiali fino al coma.
Anche in questo caso è fondamentale la prevenzione con trattamento precoce e appropriato della frattura (riducendo al minimo la mobilità dei frammenti), mantenimento dei liquidi, monitoraggio dell’equilibrio elettrolitico e ossigenazione sanguigna. - Il trattamento è di competenza rianimatoria, volto al sostegno delle funzioni vitali fino alla risoluzione della fase acuta.
Complicanze tardive
- Le possibili complicanze a comparsa tardiva includono l’artrosi post-traumatica, la necrosi avascolare, le ossificazioni eterotopiche, l’algodistrofia, l’osteomielite e tutte le possibili complicanze legate al mezzo di sintesi utilizzato (rottura, mobilizzazione ecc.) e all’allettamento prolungato (piaghe da decubito, infezioni polmonari e urinarie, malattia tromboembolica).
- Artrosi post-traumatica È dovuta alle incongruenze post-traumatiche delle superfici articolari, alla presenza di frammenti liberi intrarticolari e al lungo periodo di immobilizzazione. Per questo motivo le fratture articolari, quelle in cui la rima si estende fino alla superficie cartilaginea, sono le più difficili da trattare.
- Necrosi avascolare post-traumatica Va sospettata in tutti quei casi in cui il dolore e l’invalidità si protraggono più del dovuto durante il periodo di convalescenza, cioè tra le 8 settimane e i 2 anni.
- Alcune sedi scheletriche sono predisposte in modo particolare a questa complicanza post-traumatica, per la presenza di una vascolarizzazione di tipo terminale: testa del femore, testa dell’omero, scafoide carpale e astragalo.
- Se le misure adottate per prevenire la necrosi tissutale risultano inefficaci, l’evoluzione verso l’artrosi post-traumatica è pressoché inevitabile e il trattamento sarà rivolto alla correzione degli esiti (protesi articolari, artrodesi ecc.)
- Ossificazioni eterotopiche Si tratta di formazioni ossee che si vengono a formare nei tessuti posti in prossimità di fratture, più spesso di gomito, anca e spalla. La loro incidenza è maggiore in caso di riduzione cruenta e fissazione interna delle fratture. Altre condizioni favorenti sono rappresentate dal ritardo nell’intervento, da concomitanti lesioni del sistema nervoso centrale (traumi cranici) e dal sesso maschile. Le misure preventive nelle fratture a rischio includono l’utilizzo di FANS (indometacina) o la terapia radiante a basse dosi; ossificazioni eterotopiche responsabili di limitazioni funzionali richiedono l’escissione chirurgica.
- Algodistrofia Rappresenta una sindrome clinica caratterizzata dall’associazione di sintomatologia dolorosa e impotenza funzionale di una porzione dell’arto con disturbi vasomotori e trofici dei tessuti molli e dello scheletro.
- Il termine atrofia o morbo di Sudek è utilizzato per indicare la localizzazione all’arto inferiore (piede e gamba). Il processo algodistrofico, oggi denominato sindrome dolorosa regionale complessa, coinvolge perciò tutti i tessuti di un determinato segmento e ciò dà ragione del suo polimorfismo sia sul piano clinico sia sul piano radiografico.
- Il trattamento è in genere fisioterapico, supportato dalla terapia medica a base di FANS, benzodiazepine e difosfonati.
- Osteomielite Un processo suppurativo del midollo osseo con coinvolgimento secondario del tessuto scheletrico rappresenta un’evenienza frequente nelle fratture esposte. La patogenesi dell’infezione è legata all’inoculazione diretta di microrganismi dall’ambiente esterno. L’osteomielite può anche derivare dalla contaminazione del campo operatorio al momento dell’intervento di osteosintesi. La presenza di mezzi di sintesi interni rende particolarmente difficile l’eradicazione dell’infezione scheletrica.