Dettagli
- Definizione
- Immagine 01
- Immagine 02
- Tipi
- Epidemiologia
- Eziologia e patogenesi
- Patogenesi
- Sintomatologia ed Esame Obiettivo
- Immagine 04
- Immagine 05
- Diagnosi
- Trattamento
- Complicazioni e prognosi
15.02 – Eritema essudativo multiforme o eritema polimorfo
Definizione
- L’eritema multiforme, o eritema polimorfo, è una reazione infiammatoria caratterizzata da un’eruzione mucocutanea acuta e solitamente autolimitata che colpisce < 10% della superficie corporea. Viene contraddistinta da lesioni a bersaglio o a iride, che si distribuiscono principalmente nelle sedi acrali e, nelle forme più gravi, interessano anche le mucose.
- È più comunemente causata dall’infezione da virus Herpes Simplex. Altre cause includono altri virus (soprattutto il virus dell’Epatite C), ma anche alcune infezioni batteriche, o farmaci come sulfamidici, farmaci antinfiammatori non steroidei (FANS), anticonvulsivanti e alcuni antibiotici, vaccini.
- Per tanto tempo è stata considerata la forma più lieve della sindrome di Stevens-Johnson/necrolisi epidermica tossica, ma ad oggi è considerata un’entità a sé stante.
- I disturbi bollosi acuti comprendono:
- l’eritema multiforme bolloso, caratterizzato da:
- la presenza di lesioni “a bersaglio” tipiche o atipiche rilevate, che esitano in una esfoliazione cutanea a tutto spessore;
- un interessamento cutaneo inferiore al 10% della superficie del corpo;
- la sindrome di Stevens-Johnson, caratterizzata da:
- la presenza di macule eritematose o purpuriche diffuse o lesioni a bersaglio piatte atipiche che esitano in una esfoliazione cutanea a tutto spessore;
- un interessamento cutaneo in < 10% della superficie del corpo;
- la sindrome da sovrapposizione con la sindrome di Stevens-Johnson/necrolisi epidermica tossica (SJS/TEN), caratterizzata da:
- un interessamento della superficie cutanea in una percentuale dal 10 al 30%;
- la presenza di macule purpuriche diffuse o lesioni a bersaglio piatte atipiche che esitano in una esfoliazione cutanea a tutto spessore;
- la necrolisi epidermica tossica con macchie, caratterizzata da:
- un interessamento cutaneo > 30% della superficie del corpo;
- la presenza di macule purpuriche diffuse o lesioni a bersaglio piatte atipiche che esitano in una esfoliazione cutanea a tutto spessore;
- la necrolisi epidermica tossica senza macchie, caratterizzata da:
- un interessamento > 10% della superficie cutanea del corpo;
- la presenza di ampi strati epidermici che si sfaldano non preceduti da alcuna macula purpurea o lesione a bersaglio.
- l’eritema multiforme bolloso, caratterizzato da:
Immagine 01
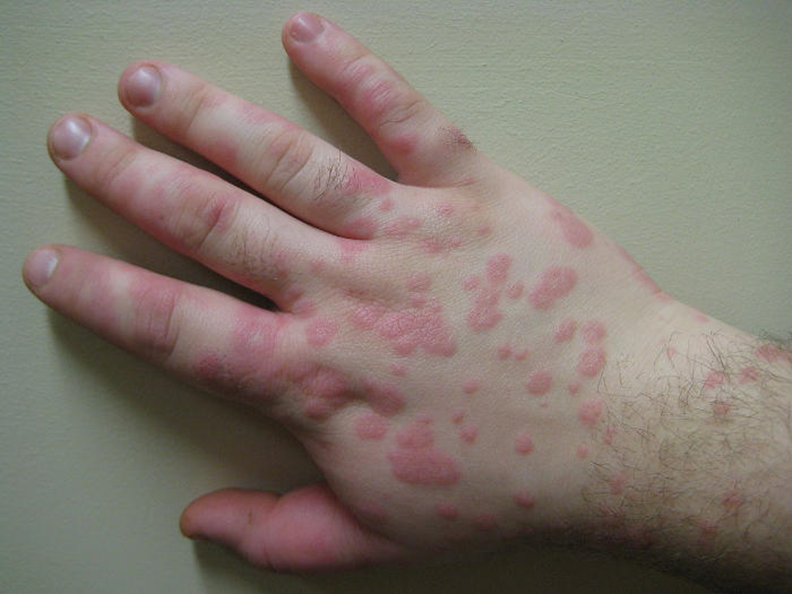
Immagine 01. Eritema multiforme alle mani.
Immagine 02

Immagine 02. Semplice herpes labiale associato a eritema multiforme.
Tipi
- L’eritema multiforme può essere classificato clinicamente in eritema multiforme minore ed eritema multiforme maggiore a seconda dell’estensione delle lesioni sulla superficie cutanea e del coinvolgimento o meno della mucosa:
- l’eritema multiforme minore è tipicamente caratterizzato da un coinvolgimento minimo della mucosa (infatti, l’interessamento è limitato a ≤1 superficie mucosale);
- l’eritema multiforme maggiore (EMM) ha un coinvolgimento delle mucose più esteso (≥ 2 superfici mucosali) e presenta anche un coinvolgimento della cute più o meno esteso.
- La sindrome di Fuchs, un tipo particolare di eritema multiforme maggiore, caratterizzata da:
- la presenza di lesioni solo sulle mucose (la sindrome interessa in modo specifico le mucose orali, oculari e genitali);
- un’associazione prevalente con l’infezione da Mycoplasma pneumoniae.
- L’eritema multiforme può inoltre essere classificato come isolato (o acuto), ricorrente o persistente:
- l’eritema multiforme ricorrente, in cui:
- vi sono almeno 3 episodi di eruzione esantematica in un anno (costituita da lesioni a bersaglio) simmetricamente distribuita, con frequente coinvolgimento della mucosa orale;
- la durata media è di circa 6,5 anni;
- nel 60% dei casi è di natura idiopatica o può essere causato da infezione da virus di epatite C, da virus Herpes Simplex, Mycoplasma pneumoniae, e mestruazioni; spesso è refrattario alla terapia antivirale;
- l’eritema multiforme ricorrente è stato riscontrato in circa il 14% dei bambini e si presenta con le seguenti caratteristiche:
- colpisce maggiormente il sesso maschile;
- è associato al virus Herpes Simplex o a cause idiopatiche ed è più refrattario al trattamento immunosoppressivo;
- ha un maggiore rischio di ospedalizzazione;
- le lesioni si localizzano prevalentemente in sede acrale, con frequente coinvolgimento del cavo orale (77%), in particolare delle labbra, ma è stato osservato un interessamento più frequente anche delle altre mucose rispetto alla popolazione adulta.
- L’eritema multiforme persistente, una variante estremamente rara caratterizzata da:
- la comparsa continua di lesioni bollose o papulonecrotiche che interessano la cute e/o le mucose, in assenza di una remissione completa della patologia;
- la possibile associazione con tumori maligni, malattie infiammatorie intestinali o infezione da virus Epstein Barr (EBV);
- una più rara associazione con il tumore renale, gastrico e ovarico e con la malattia infiammatoria cronica intestinale.
- l’eritema multiforme ricorrente, in cui:
Epidemiologia
- L’incidenza annuale non è nota, sebbene si stimi che sia molto inferiore all’1%.
- Si verifica più frequentemente nei giovani adulti di età compresa tra 20 e 40 anni e mostra una leggera predominanza maschile. Anche i bambini e gli anziani possono essere colpiti.
Eziologia e patogenesi
- Nel 90% dei casi la causa scatenante dell’eritema polimorfo è da riferirsi a un’infezione:
- il virus dell’Herpes Simplex è l’agente patogeno più comunemente associato;
- Mycoplasma pneumoniae è anche associato all’eritema multiforme, in particolare nei bambini;
- altri agenti virali scatenanti riportati includono l’epatite C, il Citomegalovirus (CMV), l’HIV e il virus Varicella-Zooster;
- Chlamydia pneumoniae è stato segnalato come agente eziologico di eritema multiforme in 7 pazienti di età 3-29 anni, in una serie di casi;
- gli agenti fungini riportati includono Histoplasma capsulatum;
- gli agenti parassitari riportati includono Trichomonas e Toxoplasma gondii.
- In <10% dei casi la causa di eritema multiforme è da riferirsi a farmaci; in particolare i più comuni includono:
- antibiotici, in particolare sulfamidici, eritromicina, penicilline, tetracicline e nitrofurantoina;
- farmaci antinfiammatori non steroidei (FANS);
- anticonvulsivanti, compresi fenobarbital, fenitoina, carbamazepina e acido valproico.
- Altri rari fattori scatenanti dell’eritema multiforme riportati includono:
- gli additivi alimentari;
- i tumori maligni come leucemia e linfoma spesso associati ai tumori degli organi solidi (come il tumore delle cellule renali e il tumore gastrico);
- le mestruazioni;
- la malattia infiammatoria intestinale;
- i vaccini (difterite e tetano, epatite B, influenza H., influenza, MMR, meningococco, pneumococco, vaiolo).
- Rispetto alla sindrome di Stevens-Johnson/necrolisi epidermica tossica, l’eritema multiforme appare raramente causato da patologie neoplastiche, malattie vascolari e del collagene o HIV.
- In più del 50% dei pazienti con eritema multiforme ricorrente non è stata evidenziata alcuna causa.
Patogenesi
- L’ipotesi attuale è che l’eritema multiforme sia causato da una reazione citotossica mediata da cellule T:
- in particolare alcuni studi suggeriscono una componente autoimmune con una maggiore espressione di interferone-γ in casi di eritema multiforme causato dall’infezione da virus Herpes Simplex;
- le reazioni di ipersensibilità mediate dalle cellule T possono essere coinvolte nell’eritema multiforme legato ai farmaci;
- può essere presente una componente genetica che dà una certa suscettibiltà, come HLA-DQB1 * 0301.
Sintomatologia ed Esame Obiettivo
Immagine 03
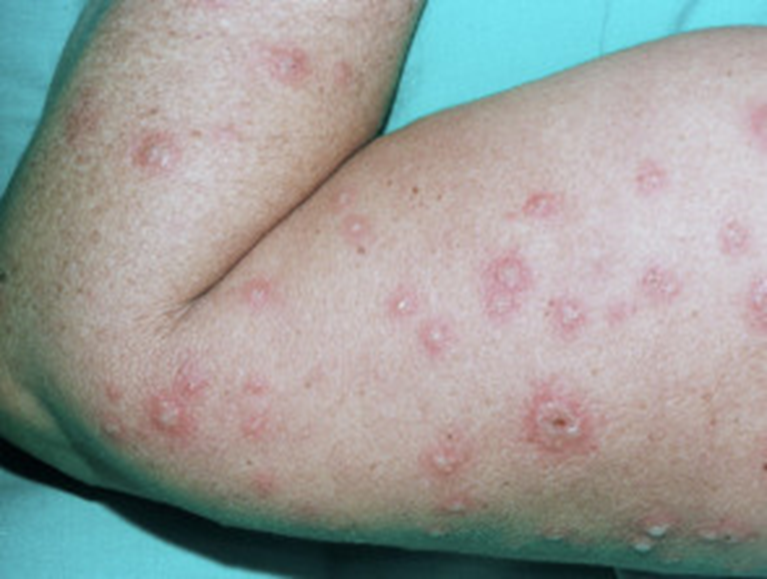
Immagine 03. Eritema multiforme a livello del braccio.
- Di solito si tratta di una patologia asintomatica ma a volte le lesioni possono essere descritte come dolorose, urenti o pruriginose.
Esame obiettivo
- Può essere presente febbre.
Cute
- Le lesioni cutanee:
- si ritrovano solitamente a livello delle superfici estensorie delle estremità distali, ma possono essere presenti anche sui palmi delle mani e sulla pianta dei piedi;
- meno comunemente colpiscono il tronco o il viso;
- coinvolgono le mucose nel 25-60% dei casi;
- si manifestano con un esordio improvviso (entro 24 ore e entro 72 ore si ha la completa manifestazione del quadro), permangono tipicamente per ≥ 1 settimana (a differenza delle lesioni orticarioidi che persistono nello stesso sito per < 24 ore);
- la classica lesione a bersaglio (targetoide) ha una forma rotonda regolare e si presenta rilevata (< 3 cm di diametro), definita da 3 zone concentriche:
- la parte centrale rosso scuro che può mostrare vesciche;
- una zona rosa di edema palpabile che circonda il centro;
- un anello periferico rosso;
- possono essere riscontrate anche lesioni atipiche, rilievate e circolari, con 2 zone di colorazione, generalmente costituite da una papula centrale più chiara, bolle o placche circondate da una regione più scura rossa, marrone o viola;
- lesioni di vari stadi morfologici possono verificarsi insieme, tra cui:
- macule multiple, nettamente circoscritte, rosse o rosa che diventano papulose;
- le papule possono espandersi in placche di diversi centimetri di diametro;
- possono presentarsi croste o vesciche al centro della lesione;
- lesioni a bersaglio piatte atipiche sempre dalla forma circolare ma con una vescica centrale sono più comuni nella sindrome di Stevens-Johnson/necrolisi epidermica tossica che nell’eritema multiforme;
- le lesioni sul tronco che si diffondono distalmente sono più caratteristiche della sindrome di Stevens-Johnson/necrolisi epidermica tossica.
- Si ha negatività al segno di Nikolsky (esso risulta al contrario positivo nella sindrome di Stevens-Johnson/necrolisi epidermica tossica, in cui strofinando con un dito la cute sana in prossimità di una lesione si manifesta uno scollamento caratteristico dell’epidermide).
Immagine 04
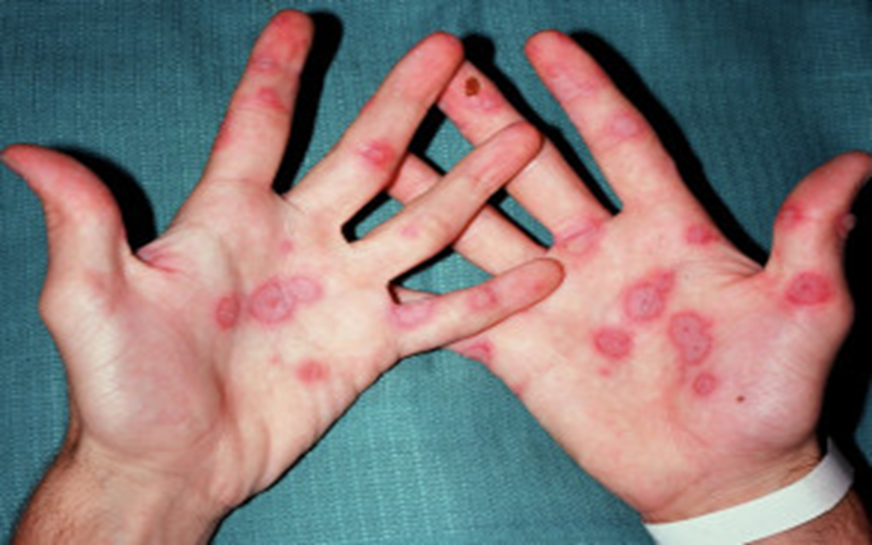
Immagine 04. Eritema multiforme sul palmo delle mani. Da notare le tipiche lesioni a bersaglio con 3 strati concentrici: la parte centrale rosso scuro con vesciche; una zona rosa di edema palpabile che circonda il centro; un anello periferico rosso.
Sedi mucosali
- La mucosa orale è la superficie mucosale più comunemente coinvolta, con diverse caratteristiche:
- le sedi predominanti sono al livello del labbro, della lingua e della mucosa buccale, siti meno comuni sono il pavimento della bocca, il palato e le gengive;
- le labbra possono apparire gonfie;
- possono essere presenti macule eritematose che possono evolvere in vesciche che si rompono lasciando erosioni coperte da pseudomembrane gialle.
- Le manifestazioni oculari sembrano più comuni nella sindrome di Stevens-Johnson/necrolisi epidermica tossica (SJS/TEN) che nell’eritema multiforme maggiore (EMM) nei pazienti ospedalizzati.
- Meno frequentemente, le lesioni possono essere individuate a livello dei genitali.
Immagine 05
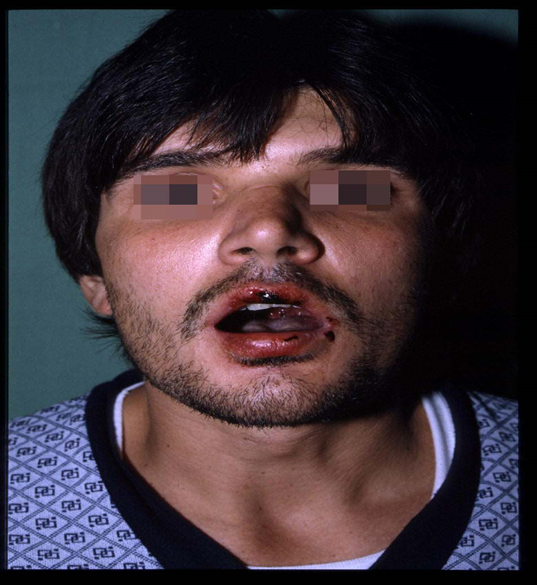
Immagine 05. Eritema multiforme in mucosa labiale.
Diagnosi
- La diagnosi di eritema multiforme può essere fatta clinicamente, sulla base della presentazione tipica che comprende:
- la lesioni cutanee a distribuzione simmetrica a livello delle estremità distali, con esordio e decorso caratteristico;
- il possibile coinvolgimento delle mucose, in relazione ai vari tipi di eritema multiforme;
- la presenza di lesioni a bersaglio rilevate tipiche e atipiche;
- il coinvolgimento di < 10% della superficie corporea con successiva esfoliazione della cute a tutto spessore;
- più comunemente, si ha una storia di coesistenza, o recente, infezione da virus Herpes Simplex, o si ha una storia di una recente assunzione di farmaci nei 7-21 giorni precedenti la comparsa delle lesioni;
- esclusione di altri disturbi.
Panoramica dei test
- I test non sono necessari quando il quadro clinico è chiaro.
- Bisogna considerare la biopsia cutanea per escludere altre condizioni, se la diagnosi clinica è incerta.
- Può essere considerato il test per il virus Herpes Simplex (HSV), se la diagnosi non è chiara o se si tratta di una forma di eritema multiforme ricorrente. In particolare:
- eseguire il tampone sulla cute lesa per la coltura virale, per la ricerca del DNA dell’HSV mediante la reazione a catena della polimerasi (PCR), o la sierologia dell’HSV.
- Se sono presenti sintomi respiratori o se si ha il sospetto che la causa possa essere Mycoplasma pneumoniae, bisogna considerare:
- la sierologia;
- la ricerca del DNA mediante reazione a catena della polimerasi (PCR) nel tampone orofaringeo;
- la radiografia del torace;
- Dopo la remissione del quadro, si potrebbe proporre il patch test cutaneo per capire se la causa scatenante sia stata un particolare farmaco.
Trattamento
- Per l’eritema multiforme acuto:
- i casi di gravità lieve possono richiedere solo una terapia di supporto, secondo necessità, come:
- gli antistaminici per il prurito;
- i corticosteroidi topici per il prurito o il dolore (le lesioni della mucosa possono avere bisogno di corticosteroidi ad alta potenza mescolati in un gel orabase);
- i lavaggi della bocca con un anestetico locale e un antisettico leggero se la mucosa orale è interessata;
- il trattamento della cute necrotica e delle superfici mucose coinvolte;
- bisogna sospendere qualsiasi farmaco sospettato di essere la causa scatenante del quadro clinico;
- bisogna considerare il trattamento delle infezioni, che potrebbero essere il fattore scatenante del quadro:
- gli antivirali vengono spesso somministrati per l’eritema multiforme associato al virus Herpes Simplex, anche se non è chiaro se il trattamento riduce i sintomi o la durata delle lesioni;
- se è stato identificato come agente responsabile il Mycoplasma pneumoniae e sono presenti sintomi associati di polmonite, bisogna iniziare il tipico trattamento per polmonite acquisita in comunità negli adulti o polmonite acquisita in comunità nei bambini;
- per il coinvolgimento grave della mucosa, gli steroidi sistemici sono spesso presi in considerazione, ma le prove di efficacia sono limitate e non sono stati fatti studi randomizzati per valutare i benefici.
- i casi di gravità lieve possono richiedere solo una terapia di supporto, secondo necessità, come:
- Per i pazienti con eritema multiforme ricorrente, ci sono scarse evidenze per guidare il trattamento, ma gli antivirali vengono comunemente somministrati per ridurre le recidive. In particolare vengono usati:
- l’aciclovir che, assunto quotidianamente, può ridurre gli attacchi di eritema multiforme ricorrente;
- l’aciclovir o valaciclovir per os che, assunti in modo continuo, sono utili per prevenire episodi successivi in pazienti con eritema multiforme ricorrente dopo infezioni da Herpes;
- alcuni farmaci alternativi come dapsone, colchicina o azatioprina che sono stati individuati per trattare i casi refrattari all’aciclovir;
- La protezione solare e la soluzione di solfato di zinco applicate nella sede orale coinvolta dall’infezione di HSV possono aiutare a prevenire le ricadute con l’esposizione al sole.
Complicazioni e prognosi
- Nella maggior parte dei casi, i pazienti hanno un minimo rischio di andare incontro a complicazioni.
- Le zone cutanee precedentemente coinvolte dall’infiammazione possono andare incontro a iper-/ipo-pigmentazione post-infiammatoria e ciò può persistere per diversi mesi.
- Le lesioni della mucosa dell’eritema multiforme possono ulcerarsi:
- in particolare hanno una maggiore probabilità di ulcerarsi le lesioni orali più grandi dell’eritema multiforme maggiore rispetto a quelle dell’eritema multiforme minore;
- si possono verificare ulcere multiple dolorose che interessano la mucosa linguale, buccale e/o labiale;
- > 50% con eritema multiforme maggiore hanno ulcerazioni in tutta la superficie della mucosa orale;
- l’ulcerazione può portare il paziente a alimentarsi di meno, avendo difficoltà anche con liquidi.
Prognosi
- L’esantema dell’eritema multiforme è solitamente autolimitante con risoluzione in 3-5 settimane, ma può ripresentarsi o, molto raramente, diventare persistente.