Dettagli
- Definizione
- Epidemiologia
- Eziologia e patogenesi
- Sintomatologia e E.O
- Diagnosi
- Trattamento
- Immagine 01
- Immagine 02
- Immagine 03
- immagine 04
- Immagine 05
Impetigine
Definizione
- L’impetigine è un’infezione batterica contagiosa della pelle, caratterizzata nella maggior parte dei casi da croste color miele. Può verificarsi in qualsiasi età, ma è più comune nei bambini di età compresa tra i 2 e i 5 anni, rappresentando ben il 10% dei disturbi della pelle nella popolazione pediatrica.
- Dal punto di vista clinico può presentarsi sia in forma bollosa che non bollosa:
- nel caso dell’impetigine non bollosa, lo Staphylococcus aureus è di gran lunga l’agente patogeno più comune, seguito dallo Streptococco pyogenes;
- l’impetigine bollosa è quasi sempre dovuta a S. Aureus; è bene notare che l’MRSA sta diventando sempre più frequente, soprattutto nei pazienti ospedalizzati.
- Qualsiasi trauma della pelle, come tagli, bruciature o punture di insetto, predispone all’impetigine.
- Bisogna distinguere, a seconda dello spessore di cute coinvolta, diversi tipi di infezioni della pelle:
- impetigine: infezione superficiale caratterizzata da pustole o vescicole, che progrediscono fino alla formazione di croste o bolle;
- ectima: variante più profonda dell’impetigine che si evolve in ulcera;
- cellulite: infezione acuta della pelle che coinvolge il derma profondo e il grasso sottocutaneo;
- erisipela: infezione superficiale della pelle che coinvolge i linfatici.
Sottotipi
- L’ impetigine non bollosa, la tipologia più comune (70% dei casi), viene anche denominata “impetigine contagiosa”, perché caratterizzata appunto da un’elevata contagiosità:
- è di solito causata dallo Staphylococcus aureus, ma anche lo Streptococcus pyogenes può esserne coinvolto, soprattutto nei climi più caldi e umidi;
- può essere:
- primaria: invasione batterica diretta della pelle sana e intatta;
- secondaria (più comune): infezione della pelle alterata a causa di traumi, punture di insetti, scabbia o altre affezioni cutanee, come eczema o focolai erpetici;
- inizia solitamente con lesioni maculo-papulose multiple che si trasformano subito in vescicole a parete sottile. Quest’ultime, rompendosi rapidamente, lasciano erosioni superficiali, a volte pruriginose o dolorose, coperte successivamente dalle classiche croste “mieliceriche”;
- i siti più comunemente colpiti comprendono le zone esposte del viso (narici, regione periorale) e le estremità del corpo;
- è possibile sviluppare una linfadenite regionale, ma i sintomi sistemici restano altamente improbabili;
- dopo la caduta della crosta, la zona guarisce senza cicatrici.
- L’impetigine bollosa invece, è causata esclusivamente dallo S. aureus e rappresenta la causa più comune di eruzione cutanea ulcerosa sulle natiche dei neonati:
- le lesioni sono tipicamente presenti sul tronco, sull’ascelle e sulle estremità, e nelle aree intertriginose coperte dal pannolino;
- è caratterizzata dalla formazione di bolle più grandi, causate da tossine esfoliative prodotte dai ceppi di S. aureus, che producono la perdita di adesione delle cellule nell’epidermide superficiale;
- la tipica disposizione periferica delle squame si sviluppa a seguito della rottura delle bolle, che lascia una sottile crosta marrone sulle erosioni residue;
- i sintomi sistemici non sono frequenti, ma possono includere febbre, diarrea e debolezza;
- risolve solitamente entro 2-3 settimane senza cicatrici.
Epidemiologia
- L’impetigine è l’infezione cutanea più comune nei bambini di età compresa tra 2 e 5 anni, ma può colpire individui di qualsiasi età.
- Rappresenta il 33% delle infezioni della pelle e dei tessuti molli nei viaggiatori (solitamente secondaria alle punture di zanzara che si infettano).
Eziologia e patogenesi
- Gli organismi causali includono:
- Stafilococco aureus;
- Streptococcus pyogenes;
- combinazione di entrambi;
- batteri anaerobi (meno comuni).
- Questi batteri colonizzano temporaneamente le aree nasali, ascellari, faringee o perineali del portatore sano. Successivamente, dalle narici o dal perineo i batteri vengono trasferiti tramite autoinoculazione sulla cute sana e, in un secondo momento, sulla cute lesionata, provocandone la malattia.
- Alcuni fattori dell’ospite infatti, come l’immunosoppressione e il danno tissutale cutaneo, sembrano essere determinanti nell’insorgenza della malattia e sono considerati fondamentali nel processo patologico.
- I batteri compaiono nella pelle dei bambini sani circa 10 giorni prima della comparsa delle lesioni e possono essere isolati dall’orofaringe tra 14 e 20 giorni dopo la comparsa sulla pelle.
- La patogenicità dello streptococco di gruppo A è superiore a quella degli altri gruppi, e può raggiungere diversi piani tissutali, come l’epidermide (impetigine), il derma (ectima), o il tessuto sottocutaneo più profondo (cellulite).
- Essendo un’infezione contagiosa, può essere diffusa dai pazienti ai contatti ravvicinati.
Sintomatologia e E.O
- Le lesioni caratteristiche sopracitate possono essere occasionalmente pruriginose od essere accompagnate da una linfadenite. I sintomi sistemici si osservano, seppur raramente, con il sottotipo bolloso e comprendono:
- debolezza;
- febbre;
- diarrea.
- L’impetigine non bollosa inizia come lesioni maculo-papulose che si trasformano in vescicole a parete sottile che si rompono rapidamente, lasciando erosioni superficiali, a volte pruriginose, o dolorose, coperte da croste color miele. Queste lesioni, maculo-papule, vescicole o pustole color miele, tendono a disporsi sul viso o alle estremità del corpo.
- L’impetigine bollosa è caratterizzata da bolle più grandi, flaccide e piene di liquido, con margini netti e non circondate da alone infiammatorio. La rottura delle bolle provoca una desquamazione periferica patognomonica, la formazione di essudato e una conseguente sottile crosta marrone. Le lesioni dell’impetigine bollosa sono spesso multiple e tendono a formarsi nelle pieghe cutanee umide, come l’area del pannolino, le ascelle e le pieghe del collo.
- È inoltre fondamentale chiedere informazioni sulle condizioni che possono predisporre all’infezione, come ad esempio traumi della pelle, punture di insetti, eczemi, scabbia, focolai di herpes, diabete mellito o altre comorbidità mediche.
Diagnosi
- La diagnosi è basata principalmente sulla presentazione clinica tipica.
- La conferma della diagnosi di solito non è richiesta, ma può essere fatta con la colorazione di Gram e la coltura batterica. Non è possibile comunque distinguere tra infezione e colonizzazione.
Panoramica dei test
- I test solitamente non sono necessari, soprattutto nel caso si tratti di una presentazione tipica.
- Nel caso di insuccesso della terapia di prima linea, la coltura di materiale proveniente dalla suppurazione, dalla bolla, o dalla pelle lesionata, può essere utile per l’identificazione degli agenti patogeni e studiarne la sensibilità agli antibiotici.
- È inoltre fortemente raccomandato eseguire la colorazione di Gram e la coltura del pus o degli essudati da lesioni cutanee di impetigine ed ectima, per stabire quale, tra lo Staphylococcus aureus e lo Streptococco pyogenes, sia l’organismo causale.
Trattamento
- Gli antibiotici topici forniscono solitamente una terapia adeguata nella maggior parte dei pazienti.
- Tra le terapie di prima linea troviamo:
- Muropicina 2% unguento (Bactroban, Centany): 3 volte al giorno per 5-7 giorni;
- Retapamulina 1% unguento (Altabax): due volte al giorno per 5 giorni;
- Acido fusidico 2% crema (Fucidin): 3 volte al giorno fino a completa guarigione o fino a 14 giorni per l’impetigine nei bambini;
- Ozenoxacina 1% crema: due volte al giorno per 5 giorni, che migliora la guarigione delle lesioni da impetigine.
- Gli antibiotici per via orale sono consigliati esclusivamente nel caso di numerose lesioni, focolai che colpiscono più persone o nell’ectima:
- la terapia empirica raccomandata è caratterizzata da Dicloxacillina o la Cefalexina per 7 giorni;
- se la coltura produce solo streptococchi, si raccomanda la Penicillina per via orale;
- se si sospetta o si conferma la presenza di Staphylococcus aureus resistente alla Meticillina (MRSA), si raccomanda la Doxiciclina, la Clindamicina o il Cotrimoxazolo;
- nonostante vi sia purtroppo carenza di dati circa l’efficacia compativa tra i vari antibiotici per via orale per l’impetigine, la Penicillina sembra essere comunque meno efficace dell’Eritromicina o della Cloxacillina.
Immagine 01
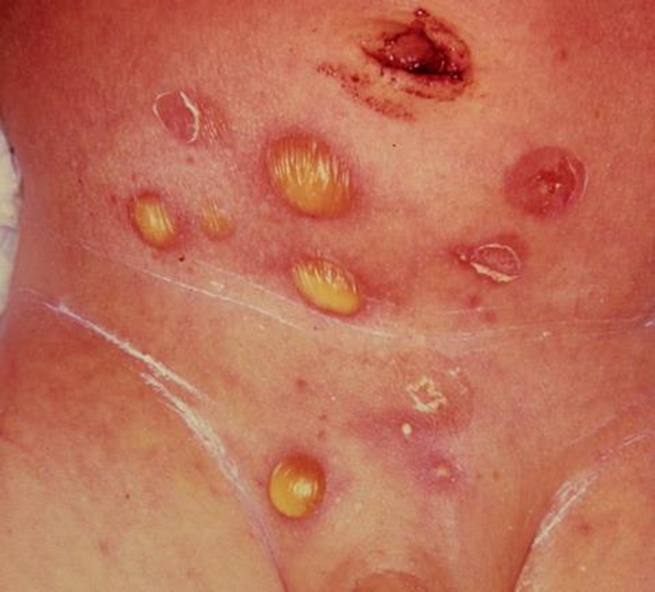
Immagine 01. Impetigine bollosa: da notare le bolle ripiene di materiale purulento e la squama periferica caratteristica dopo la rottura delle bolle.
Immagine 02
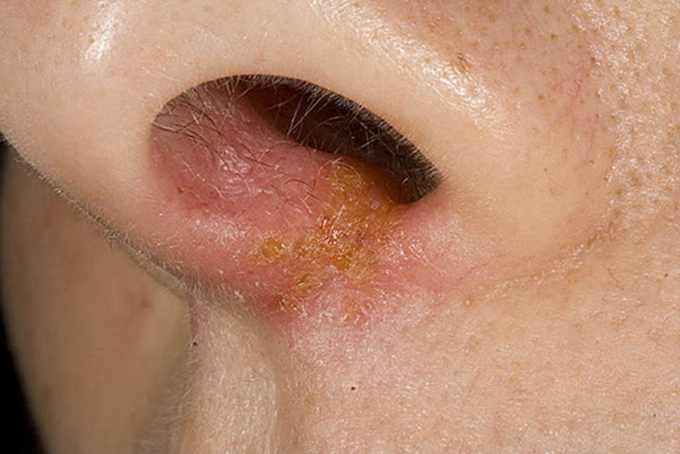
Immagine 02. Impetigine non bollosa della narice, sede molto caratteristica.
Immagine 03
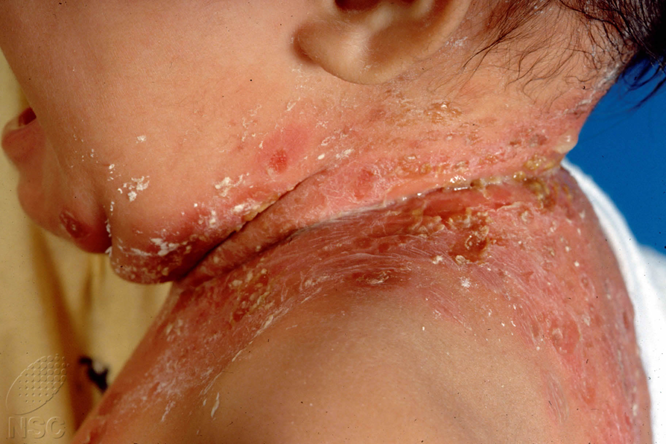
Immagine 03. impetigine diffusa.
immagine 04
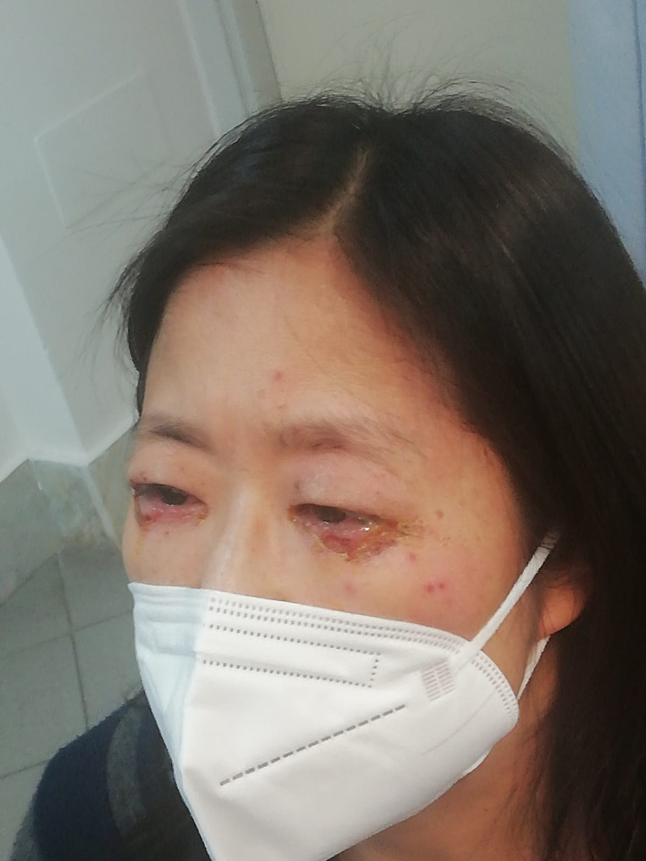
Immagine 04. Impetigine delle palpebre inferiori, secondaria a congiuntivite.
Immagine 05

Immagine 05. Diffusione della lesione nella stessa paziente per autoinoculazione; necessario in questo caso antibiotico per via sistemica.