Dettagli
- Definizione
- Caratteristiche radiologiche
- Immagine 01
- Immagine 02
- Immagine 03
- Immagine 04
02.23 – [Radiodiagnostica] Pattern alveolare
Definizione
- Un pattern alveolare è definito dall’esistenza di porzioni più o meno ampie di parenchima polmonare più radiopache del parenchima sano nelle indagini radiologiche a causa del parziale o completo riempimento alveolare ed è il risultato della presenza di fluido (edema, sangue, pus), o meno comunemente di cellule, all’interno degli spazi alveolari.
- Tale pattern si può riscontrare pertanto in diverse condizioni:
- polmonite;
- neoplasia;
- edema polmonare;
- emorragia;
- contusione polmonare;
- infarti polmonari.
Caratteristiche radiologiche
- Le alterazioni più caratteristiche tipiche di un pattern alveolare sono:
- opacità a ground-glass (GGO) o a vetro smerigliato (apprezzabile alla TC);
- consolidazione polmonare.
GGO
- Visibile solitamente alla sola indagine TC, l’opacità a vetro smerigliato (GGO) appare come un’area di iperdensità parenchimale, nel cui contesto si continuano ad apprezzare le strutture interstiziali (setti e scissure), bronchiali e vascolari.
- La GGO infatti è meno opaca della consolidazione parenchimale, nella quale l’interstizio e le strutture bronco-vascolari sono oscurati.
- Dal punto di vista patologico, la GGO può essere causata dal parziale riempimento degli spazi alveolari e/o dall’ispessimento interstiziale (principalmente dei setti alveolari).
- Tipico pattern del GGO è quello delle polmoniti interstiziali, da Covid-19 compresa.
Consolidazione polmonare
- Nella consolidazione polmonare l’aria contenuta negli alveoli è completamente sostituita da materiale patologico radiopaco (edema, essudato flogistico, neoplasia, sangue), e può avere estensione molto variabile, potendo occupare un segmento o un intero lobo polmonare, mono o bilateralmente.
- La presentazione clinica aiuta a stabilire la diagnosi esatta: ad esempio, la consolidazione polmonare bilaterale ed estesa corrisponde clinicamente a un quadro di insufficienza respiratoria, mentre consolidazioni più circoscritte, a chiazze, si possono osservare nelle polmoniti e in altri processi patologici (infarti, contusioni polmonari, ecc).
- Le consolidazioni, a seconda della etiologia, possono essere associate ad altri segni importanti per la diagnosi, come la presenza di adenopatie mediastiniche, di versamento pleurico, di cavitazioni contenenti aria oppure un livello idro-aereo.
- All’indagine RX, la consolidazione parenchimale si evidenzia coma area di ipodiafania a margini generalmente mal definiti, in presenza o meno di broncogramma aereo; quest’ultimo segno indica il risparmio bronchi nel contesto di un addensamento alveolare, dovuto al fatto che i bronchi pieni d’aria creano un contrasto naturale con lo sfondo del parenchima polmonare consolidato. Può essere presente il segno della silhouette se il processo consolidativo maschera o meno l’ombra cardiovascolare.
- Alla TC, la consolidazione appare come un’area più o meno estesa di iperdensità parenchimale; anche in questo caso può essere presente il segno del broncogramma aereo oppure può associarsi coinvolgimento bronchiale.
- Sia nella RX che nella TC, la principale diagnosi differenziale si pone con l’atelettasia o con il collasso polmonare, in cui però il volume polmonare è ridotto, mentre nelle consolidazioni è sostanzialmente conservato e talora aumentato.
Immagine 01
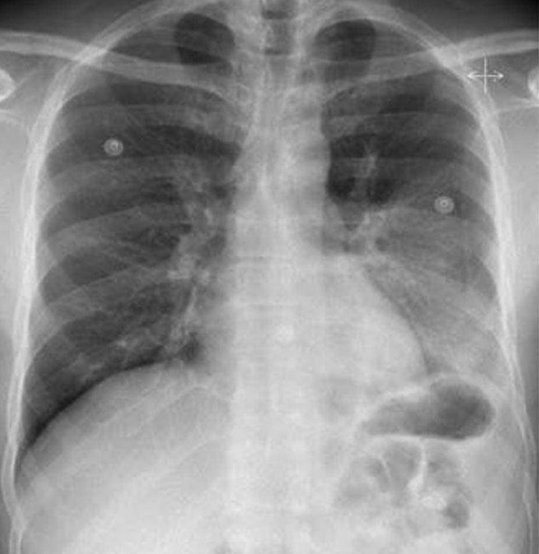
Immagine 01. RX torace mostrante area di ipodiafania parenchimale al campo polmonare medio-inferiore di sinistra.
Immagine 02
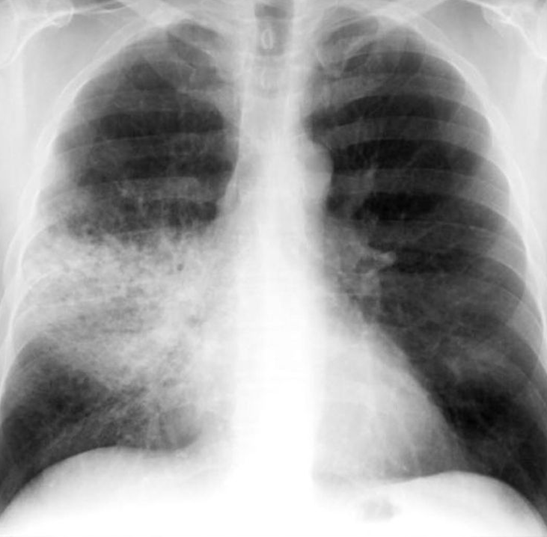
Immagine 02. RX torace mostrante disomogenea area di ipodiafania parenchimale al campo polmonare medio di destra di verosimile natura flogistica.
Immagine 03
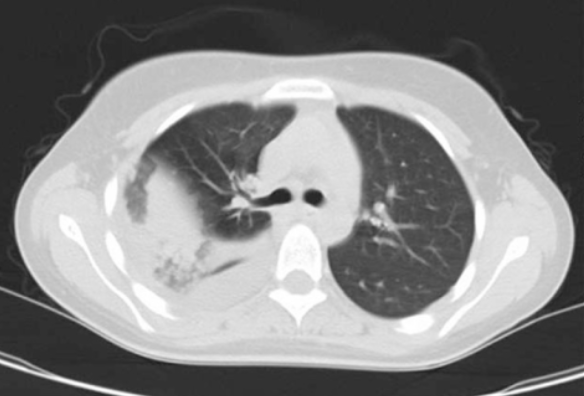
Immagine 03. Si apprezza a carico del polmone di destra area di consolidamento parenchimale di significato verosimilmente flogistico con associato versamento pleurico omolaterale.
Immagine 04
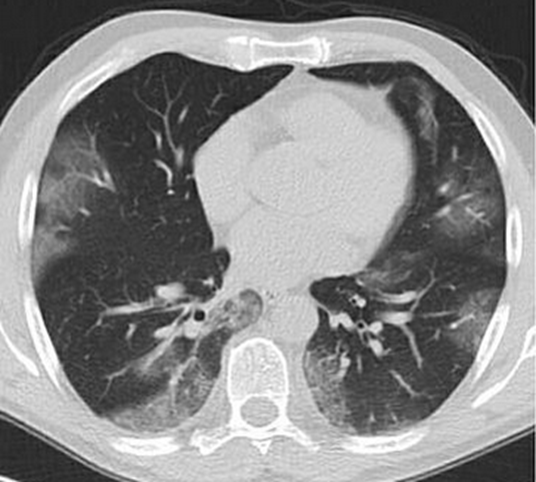
Immagine 04. TC torace mostrante bilateralmente la presenza di aree di multiple aree di ground-glass a distribuzione prevalentemente periferica.