Dettagli
- Definizione
- Anamnesi ed esame obiettivo
- Diagnosi
- Terapia
Osteoporosi
Definizione
- L’osteoporosi è un disordine scheletrico generalizzato caratterizzato da scarsa densità ossea, deterioramento della qualità e forza ossea compromessa che spesso portano a fratture dovute a un eccessivo carico a seguito di cadute o altre attività della vita quotidiana.
- I pazienti con osteoporosi sono tipicamente asintomatici finché non si verifica una frattura; altre presentazioni cliniche includono:
- fratture acute (insorgenza improvvisa del dolore dopo starnuti, tosse, sollevamento o cambiamenti di posizione);
- diminuzione dell’altezza;
- fratture vertebrali accidentali.
- L’anamnesi include la valutazione dei fattori di rischio e le cause di osteoporosi secondaria. In seguito va accertata la densità minerale ossea utilizzando l’assorbimetria a raggi x a doppia energia ed i marcatori del turnover osseo. Inoltre va stimata la probabilità del paziente di frattura dell’anca e di qualsiasi frattura maggiore legata all’osteoporosi utilizzando lo strumento di valutazione del rischio di frattura specifico (FRAX). Infine bisogna valutare la colonna vertebrale con la radiografia standard in incidenza laterale della colonna; l’obiettivo è quello di individuare I soggetti a rischio fratture ed iniziare il trattamento prima possibile.
- L’osteoporosi primaria è il deterioramento della massa ossea non associato ad altre malattie croniche ma legato all’invecchiamento ed alla diminuzione della funzione gonadica.
- L’osteoporosi secondaria è il deterioramento della massa ossea associato a condizioni croniche o farmaci (con o senza osteoporosi primaria).
- Lo z-score è il punteggio di densità minerale ossea (BMD) che rappresenta il numero di deviazioni standard al di sopra o al di sotto del valore medio per persone di pari età, razza, etnia e sesso.
- Il T-score è il punteggio BMD che rappresenta il numero di deviazioni standard sopra o sotto la media per la popolazione giovane normale.
- Una frattura da fragilità è una frattura da trauma minore (per esempio, caduta dall’altezza) o che si verifica spontaneamente.
Tabella 01

Tabella 01. Classificazione dell’Organizzazione Mondiale della Sanità sulla salute delle ossa secondo il T-score per donne e uomini in postmenopausa.
Anamnesi ed esame obiettivo
- I pazienti sono solitamente asintomatici fino alla frattura. Nel caso di rottura vertebrale acuta il dolore ha spesso una brusca insorgenza dopo starnuti, tosse, sollevamento o cambiamenti di posizione. Altre presentazioni cliniche includono la perdita di altezza dovuta a fratture vertebrali oppure la diagnosi incidentale dopo una radiografia del torace per altre patologie.
- All’anamnesi è importante raccogliere informazioni sul mal di schiena, sui cambiamenti posturali associati alla cifosi e sull’eventuale presenza di: dispnea, costipazione, dolore addominale, distensione, riduzione dell’appetito o sazietà precoce che possono essere collegati alle fratture vertebrali.
- All’esame obiettivo è possibile valutare il peso e l’indice di massa corporea (BMI). I fattori di rischio per l’osteoporosi o la frattura includono: basso BMI (< 20 kg/m2), basso peso corporeo (< 127 libbre o 57,6 kg) e ≥ 5% di perdita di peso. E’ possibile considerare la valutazione delle deformità scheletriche come risultato di fratture vertebrali non riconosciute. Confrontando l’altezza attuale con l’altezza massima dell’adulto si può capire come l’abbassamento ≥ 1,5 pollici (4 cm) rispetto all’altezza massima storica o ≥ 0,75 pollici (2 cm) rispetto all’altezza precedentemente misurata suggerisce una frattura vertebrale. A questo punto si può valutare la cifosi e la diminuzione dello spazio tra le costole e il bacino, così come la fragilità complessiva ed i segni di cause secondarie di osteoporosi.
- A livello cutaneo possono apparire segni di osteoporosi secondaria come: orticaria pigmentosa, forse dovuta a mastocitosi sistemicastrie, acne, probabilmente a causa della sindrome di Cushing o glucocorticoidi esogeni e pelle elastica e/o fragile, probabilmente a causa della sindrome di Ehlers-Danlos.
- Sul viso può apparire disostosi cranica, forse dovuta a ipofosfatasia, retrazione della palpebra superiore, ritardo palpebrale, eritema dei tessuti periorbitali e delle congiuntive e/o esoftalmo, eventualmente dovuto alla malattia di Graves, sclera blu e/o perdita dell’udito, forse dovuta all’osteogenesi imperfetta. Può presentarsi anche anosmia, forse dovuta alla sindrome di Kallmann (deficit isolato di ormone di rilascio delle gonadotropine nei maschi e nelle femmine). Una cattiva dentatura può aumentare il rischio di osteonecrosi della mascella.
- Sul collo può apparire la tromegalia che può indicare la tireotossicosi, una possibile causa secondaria dell’osteoporosi.
- A livello cardiaco può essere presente un’insufficienza aortica che può suggerire la sindrome di Marfan, una possibile causa secondaria di osteoporosi.
- All’apparato respiratorio possono accompagnarsi la malattia polmonare ostruttiva cronica e la malattia polmonare restrittiva, probabilmente dovute a fratture toraciche multiple.
- A livello addominale è possibile considerare i segni di osteoporosi secondaria compresi (ma non limitati) a: epatomegalia, probabilmente dovuta a una malattia epatica cronica, cicatrici chirurgiche, forse dovute alla chirurgia bariatrica o alla gastrectomia (la chirurgia gastrointestinale è una causa secondaria di osteoporosi).
- Deformità scheletriche come risultato di fratture vertebrali non riconosciute, tra cui la cifosi e la diminuzione dello spazio tra le costole e il bacino possono apparire ed il dolore localizzato alla colonna vertebrale può indicare una frattura vertebrale acuta.
- Alle estremità bisogna osservare deformità ossee che possono derivare da fratture come segni di cause secondarie di osteoporosi, inclusi (ma non limitati a): ossa molli, il che potrebbe indicare osteomalacia, malattia infiammatoria delle articolazioni, probabilmente dovuta all’artrite reumatoide, ipermobilità delle articolazioni, probabilmente dovuta alla sindrome di Ehlers-Danlos e debolezza muscolare, che può suggerire carenza di vitamina D (negli adulti e nei bambini) e/o osteomalacia.
- Dal punto di vista neurologico uno scarso equilibrio può indicare una carenza di vitamina D (negli adulti e nei bambini) e suggerire che il paziente è ad alto rischio di cadute così come di demenza, da cui consegue una scarsa aderenza al trattamento.
- Negli uomini l’esame obiettivo può rilevare atrofia testicolare che può suggerire ipogonadismo.
- I criteri dell’Organizzazione Mondiale della Sanità per la diagnosi di osteoporosi nelle donne in postmenopausa dettano che:
- l’osteoporosi è definita come densità minerale ossea del collo del femore (standard di riferimento), dell’anca totale o della colonna vertebrale lombare ≥ 2,5 deviazioni standard sotto il livello medio per la popolazione di riferimento dei giovani adulti (T-score ≤ -2,5);
- i criteri diagnostici possono essere applicati alle donne in transizione menopausale;
- nessun’altra regione dell’anca (compresi il grande trocantere e l’area Ward) può essere utilizzata per la diagnosi.
- L’associazione americana degli endocrinologi clinici e il Collegio americano di endocrinologia (AACE/ACE) suggeriscono la diagnosi di osteoporosi nelle donne in postmenopausa con 1 dei seguenti tra:
- presenza di frattura da fragilità senza altri disturbi metabolici, indipendentemente dalla densità minerale ossea;
- T-score ≤ -2,5 nella colonna lombare (anteroposteriore), anca totale, collo del femore e/o 33% (un terzo) del radio, anche senza frattura prevalente;
- T-score tra -1 e -2.5 e alta probabilità di frattura in base ai valori FRAX di ogni singolo Paese; se la diagnosi di osteoporosi è fatta sulla base di un T-score ≤ -2.5, allora persiste anche quando un follow-up con assorbimento a raggi X a doppia energia mostra un T-score > -2.5.
- La National Osteoporosis Foundation raccomanda la diagnosi di osteoporosi nelle donne in postmenopausa quando è presente 1 dei seguenti fattori:
- frattura vertebrale o dell’anca in assenza di trauma grave (indipendentemente dai risultati della densità minerale ossea);
- T-score ≤ -2.5 se determinato alla colonna lombare o all’anca; il 33% (un terzo) del raggio può essere usato per la diagnosi di osteoporosi quando la colonna lombare e l’anca non possono essere misurate o interpretate.
- La National Bone Health Alliance degli Stati Uniti raccomanda la diagnosi di osteoporosi in presenza di almeno 1 tra: T-score ≤ -2.5 alla colonna lombare o all’anca, frattura dell’anca a basso trauma, osteopenia per densità minerale ossea con frattura vertebrale, del bacino, dell’omero prossimale o, in alcuni casi, dell’avambraccio distale oppure quando lo strumento di valutazione del rischio di frattura (FRAX) mostra un alto rischio (probabilità a 10 anni di frattura dell’anca ≥ 3% o di frattura osteoporotica maggiore ≥ 20%).
- Al contrario, non c’è accordo o consenso internazionale per la diagnosi di osteoporosi nelle donne in premenopausa. I criteri diagnostici T-score dell’Organizzazione Mondiale della Sanità non dovrebbero essere usati e la diagnosi non dovrebbe essere basata solo su criteri densitometrici. La Società Internazionale di Densitometria Clinica (ISCD) raccomanda per classificare la densità minerale ossea nelle donne in premenopausa i punteggi z aggiustati per etnia o razza invece dei punteggi T5; uno z-score < -2 è definito come bassa densità minerale ossea per l’età cronologica, mentre se > -2 è entro l’intervallo previsto. Le donne in premenopausa non dovrebbero essere diagnosticate in assenza di cause secondarie o fratture da fragilità (basandosi cioè solo sui criteri densitometrici).
- L’International Osteoporosis Foundation suggerisce una diagnosi nelle donne in premenopausa di età compresa tra i 20 e i 50 anni se il punteggio T è ≤ -2,5 all’anca o alla colonna vertebrale più una condizione cronica nota per influenzare il metabolismo osseo o la presenza di fratture da fragilità.
- Per gli uomini ≥ 50 anni i criteri dell’Organizzazione Mondiale della Sanità definiscono l’osteoporosi come densità minerale ossea del collo del femore (standard di riferimento), dell’anca totale o della colonna vertebrale lombare ≥ 2,5 deviazioni standard sotto il livello medio per la popolazione di riferimento dei giovani adulti (T-score ≤ -2,5). Nessun’altra regione dell’anca (compresi il grande trocantere e l’area Ward) può essere utilizzata per la diagnosi. Anche la National Osteoporosis Foundation raccomanda la diagnosi in presenza di almeno 1 dei seguenti casi: frattura vertebrale o dell’anca in assenza di trauma grave (indipendentemente dai risultati della densità minerale ossea) o in alternativa un T-score ≤ -2.5 se determinato alla colonna lombare o all’anca; il raggio 33% (un terzo) può essere usato quando la colonna lombare e l’anca non possono essere misurate o interpretate. Infine, i criteri della National Bone Health Alliance degli Stati Uniti raccomandano la diagnosi di osteoporosi con almeno uno tra: T-score ≤ -2.5 alla colonna lombare o all’anca; frattura dell’anca a basso trauma; osteopenia per densità minerale ossea con frattura vertebrale, del bacino, dell’omero prossimale o, in alcuni casi, dell’avambraccio distale ed infine quando il FRAX mostra un alto rischio di frattura (probabilità a 10 anni di frattura dell’anca ≥ 3% o di frattura osteoporotica maggiore ≥ 20%).
- Per gli uomini sotto i 50 anni la Società internazionale di densitometria clinica (ISCD) raccomanda i punteggi z aggiustati per etnia o razza invece dei punteggi T. Uno z-score < -2 è definito come al di sotto del range previsto per l’età, mentre se > -2 è entro l’intervallo. Anche gli uomini con cause secondarie di osteoporosi uniti ad una bassa densità minerale ossea (definita da z-score) possono essere diagnosticati con osteoporosi, anche se non bisogna basarsi solo sui criteri densitometrici. L’International Osteoporosis Foundation suggerisce la presenza di osteoporosi negli uomini di età compresa tra 20 e 50 anni se T-score ≤ -2.5 all’anca o alla colonna vertebrale più una condizione cronica nota per influenzare il metabolismo osseo o presenza di fratture da fragilità.
- Per la diagnosi di osteoporosi nei bambini i criteri diagnostici dell’Organizzazione Mondiale della Sanità non dovrebbero essere utilizzati e non bisognerebbe basarsi solo sulla densitometria. La International Society for Clinical Densitometry (ISCD) raccomanda l’uso di z-scores corretti per etnia o razza, dove valori < -2 sono patologici e maggiori di -2 sono entro l’intervallo cronologico previsto. Al contrario, l’ISCD suggerisce la diagnosi di osteoporosi in presenza di ≥ 1 frattura da compressione vertebrale (in assenza di malattia locale o trauma ad alto impatto); la misurazione della densità minerale ossea in questi bambini si aggiunge alla valutazione complessiva della salute ossea; in assenza di una frattura da compressione vertebrale, uno z-score ≤ -2 più una storia di fratture clinicamente significativa (≥ 2 fratture delle ossa lunghe entro i 10 anni di età oppure ≥ 3 fratture delle ossa lunghe entro i 19 anni) rappresenta il criterio diagnostico definitivo.
Diagnosi
- Il test della densità minerale ossea (BMD) con l’assorbimetria a raggi X a doppia energia (DEXA) è considerato il metodo preferito per valutare la BMD e per diagnosticare l’osteoporosi. Questo, secondo le raccomandazioni dell’American Association of Clinical Endocrinologists, dell’American College of Endocrinology (AACE/ACE) e della Endocrine Society per il test della BMD va basato sul profilo di rischio clinico di frattura (AACE/ACE Grado B, BEL 2 per le donne in postmenopausa) e sulla valutazione della salute scheletrica, poiché non tutti hanno accesso al test della BMD. Quando questo è disponibile però, vanno utilizzate misurazioni DEXA assiali (colonna lombare e anca). Se non si è in grado di interpretare lo scheletro assiale quando si misura la BMD, allora si usa la DEXA per valutare il sito del 33% (un terzo) del raggio. Negli uomini che ricevono una terapia di deprivazione degli androgeni per il cancro alla prostata o negli uomini con iperparatiroidismo, considerare la misurazione del sito di un terzo (33%) del raggio con DEXA.
- Per quanto riguarda la diagnostica per immagini applicata alla colonna, bisogna controllare le eventuali fratture vertebrali (imaging della colonna lombare e toracica con DEXA) insieme a radiografia laterale della colonna. Se la valutazione della frattura vertebrale non è disponibile o è tecnicamente limitata, allora si possono usare radiografie laterali della colonna vertebrale. Secondo l’ISCD la ricerca di fratture vertebrali o l’esecuzione di radiografie laterali della colonna è indicata quando il paziente ha T-score < -1 e almeno 1 tra: sesso femminile ≥ 70 anni o maschile ≥ 80; perdita di altezza > 4 cm (1,5 pollici); frattura vertebrale precedente auto dichiarata ma non documentata; prednisone ≥ 5 mg/giorno o glucocorticoide equivalente per ≥ 3 mesi.
- Per investigare le cause secondarie di osteoporosi va eseguito un emocromo completo, un dosaggio della 25-idrossivitamina D, di fosforo, ormone paratiroideo (PTH), calcio, creatinina (con tasso stimato di filtrazione glomerulare), fosfatasi alcalina, transaminasi epatiche e testosterone totale (misurato al mattino). A volte si consiglia la misurazione dell’escrezione urinaria di calcio, della creatinina e del sodio in 24 ore, specialmente dopo aver normalizzato i livelli di vitamina D ed aver assunto 1.000-1.200 mg/giorno per ≥ 2 settimane, al fine di identificare il malassorbimento di calcio o l’ipercalciuria. Ulteriori esami possono essere considerati in pazienti selezionati sulla base di anamnesi ed esame obiettivo.
- Risulta utile anche la misurazione dei marcatori di turnover osseo nelle donne in postmenopausa (livelli elevati possono predire una più rapida perdita di osso e un più alto rischio di frattura) così come la biopsia dell’osso non decalcificato della cresta iliaca con tetraciclina double label.
- Il 50% delle fratture da fragilità si verifica in pazienti con densità minerale ossea (BMD) non classificata come osteoporosi. Il FRAX è un calcolatore di rischio usato per stimare la probabilità a 10 anni di frattura dell’anca e di frattura osteoporotica maggiore (come le fratture cliniche vertebrali, dell’anca, dell’omero prossimale e dell’avambraccio distale), nonchè lo strumento di valutazione del rischio di frattura più comune. Esso è un computer basato su un algoritmo, ha 68 calcolatrici, calibrate per l’uso in 63 paesi, si può accedere online o attraverso alcuni sistemi DEXA ed è principalmente destinato alla valutazione di donne e uomini ≥ 40 anni. I fattori di rischio per l’osteoporosi incorporati nello strumento FRAX includono: razza/etnia (bianco, nero, asiatico, ispanico), età (deve essere tra 40 e 90 anni), sesso, precedente frattura osteoporotica (incluse fratture vertebrali cliniche e asintomatiche), indice di massa corporea (un BMI basso è un fattore di rischio per l’osteoporosi), terapia con glucocorticoidi (prednisone ≥ 5 mg/giorno per via orale o equivalente per > 3 mesi), artrite reumatoide (diagnosi confermata), cause secondarie di osteoporosi (diabete tipo 1, osteogenesi imperfetta negli adulti, ipertiroidismo di lunga data non trattato, ipogonadismo, menopausa prima dei 40 anni, malnutrizione cronica o malassorbimento, malattia epatica cronica), storia familiare di frattura dell’anca, fumo, assunzione di alcol (≥ 3 bicchieri al giorno), BMD del collo femorale (il FRAX non è convalidato per la BMD della colonna lombare). Il FRAX influenza solo il calcolo del rischio di frattura se non viene inserita la BMD per il collo del femore; se viene utilizzata la BMD dell’anca, allora il pulsante delle cause secondarie dell’osteoporosi è inattivo poiché il rischio di frattura è mediato dall’impatto sulla BMD.
- Gli aspetti negativi della FRAX includono il fatto che non è adatta a giovani uomini e donne con cause secondarie di osteoporosi. I fattori di rischio clinico sono dicotomizzati (invece di tenere conto della gamma di rischio), portando potenzialmente alla sottostima o alla sovrastima del rischio di frattura. Importanti fattori di rischio clinico non sono inclusi (come le cadute, i marcatori di turnover osseo o il trattamento precedente). Solo la BMD dell’anca può essere inclusa nello strumento FRAX; per i pazienti con una BMD della colonna lombare sostanzialmente più bassa rispetto alla BMD del collo femorale (si verifica in circa il 15% dei pazienti), il FRAX può sottostimare il rischio di frattura. Non tutti i Paesi hanno valori specifici a causa di limitazioni nell’epidemiologia. Il FRAX è stato convalidato solo in pazienti che non stanno ricevendo un trattamento per l’osteoporosi; con ciò si intende un soggetto mai trattato (l’integrazione di calcio e vitamina D non contano) o, se precedentemente trattato, che non ha assunto bifosfonati per oltre 2 anni (a meno che la terapia non sia durata meno di 2 mesi) e nessun estrogeno, calcitonina, raloxifene o denosumab per oltre 1 anno.
- Il FRAX senza BMD sembra sovrastimare il rischio di frattura rispetto a quello calcolato con BMD, il che può influenzare le decisioni terapeutiche.
Tabella 02

Tabella 02. Intervalli suggeriti per il rescreening con DEXA.
Terapia
- Per gli uomini con o a rischio di osteoporosi si raccomanda l’assunzione di calcio di 1.000-1.200 mg/giorno da fonti alimentari (aggiunta di integratori di calcio raccomandati se il calcio alimentare è insufficiente). Per i soggetti con bassi livelli di vitamina D (< 30 ng/mL o 75 nmol/L), si considera di offrire un’integrazione. Per chi consuma più di 3 bicchieri di alcol al giorno, si raccomanda più moderazione, così come l’abbandono del tabacco. L’attività fisica più consigliata rimane il sollevamento pesi, per 30-40 minuti a sessione, 3-4 sessioni/settimana.
- La terapia farmacologica è raccomandata negli uomini ad alto rischio di frattura, come: chi ha una storia di frattura dell’anca o vertebrale senza trauma grave, chi ha una densità minerale ossea con T-score ≤ -2,5 alla colonna vertebrale, collo femorale, e/o anca totale, uomini con T-score tra -1 e -2.5 nella colonna vertebrale, collo femorale, o anca totale più rischio a 10 anni di qualsiasi frattura ≥ 20% o di frattura dell’anca ≥ 3% utilizzando la FRAX, uomini che ricevono una terapia glucocorticoide a lungo termine con prednisone o equivalente > 7,5 mg/giorno, uomini con cancro alla prostata sotto terapia di privazione degli androgeni che hanno un alto rischio di frattura.
- Per la terapia farmacologica va utilizzato un farmaco approvato dalle agenzie di regolamentazione come la FDA o l’Agenzia Europea dei Medicinali dell’Unione Europea, tra cui: bifosfonati (alendronato, risedronato e acido zolendronico), teriparatide e denosumab. La scelta del farmaco è individualizzata in base a fattori quali: storia delle fratture, gravità dell’osteoporosi (punteggi T), rischio di frattura dell’anca, qualità della densità minerale ossea (per esempio se è peggiore nel sito in cui predomina l’osso trabecolare o corticale) e condizioni di comorbidità (come malassorbimento, malattia dell’ulcera peptica e reflusso gastroesofageo). Ad esempio, per gli uomini che richiedono un trattamento, l’alendronato, il risedronato e l’acido zoledronico sono terapie di prima linea per la prevenzione delle fratture. Per gli uomini con una recente frattura dell’anca si consiglia l’acido zoledronico, mentre se si sceglie la teriparatide bisogna considerare di non usare una terapia antiriassorbente concomitante. I farmaci non approvati negli uomini (come ibandronato, calcitonina, ranelato di stronzio) dovrebbero essere usati solo in caso di controindicazione dei farmaci approvati. Per gli uomini incapaci di assorbire o tollerare gli agenti orali o se inefficaci considerare altre opzioni tra cui l’acido zoledronico, la teriparatide e il denosumab.
- Il follow-up consiste nell’eseguire test della densità minerale ossea 1-2 anni dopo l’inizio della terapia medica per l’osteoporosi; se la BMD si stabilizza, allora si può ridurre la frequenza delle misurazioni. I marcatori del turnover osseo vanno testati 3-6 mesi dopo l’inizio del trattamento.
Immagine 01
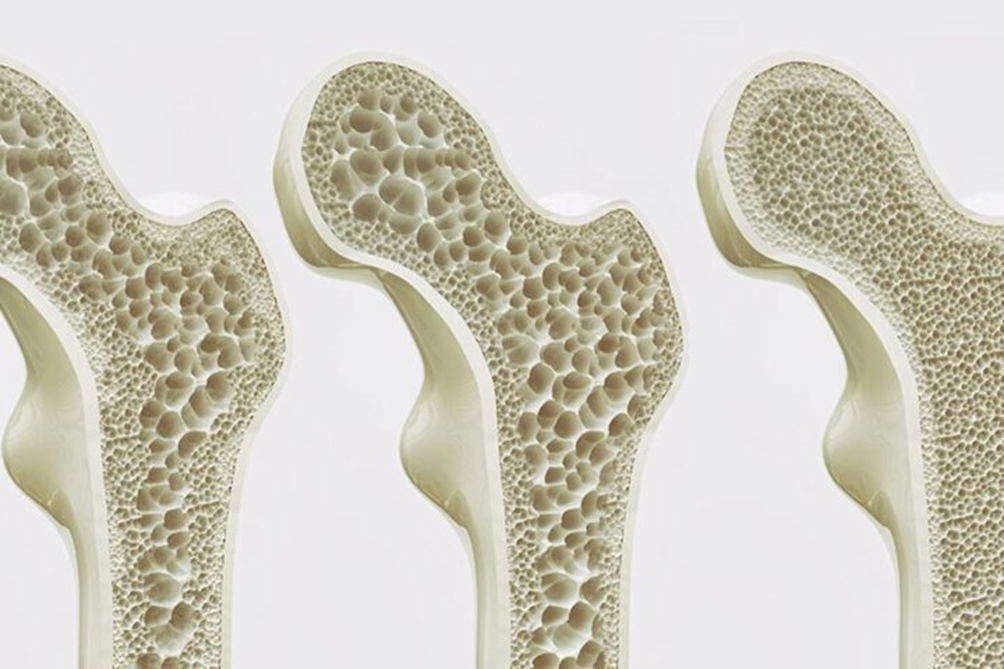
Immagine 01. Differenza di mineralizzazione tra osso sano ed osteoporotico.
Immagine 02
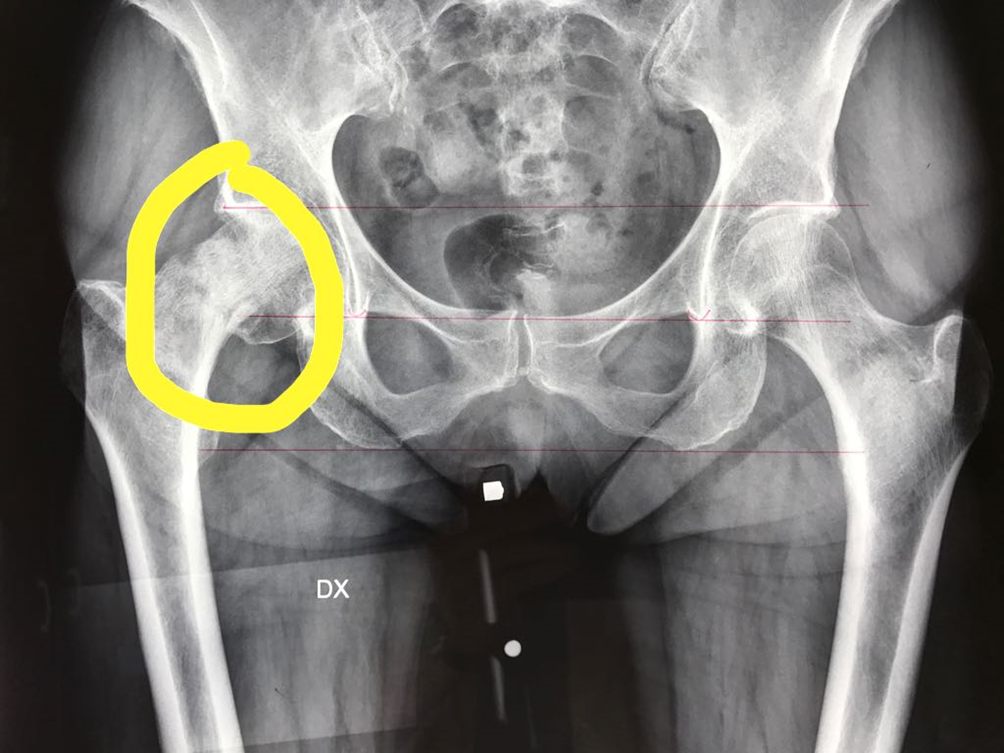
Immagine 02. Demineralizzazione dell’articolazione dell’anca.
Immagine 03
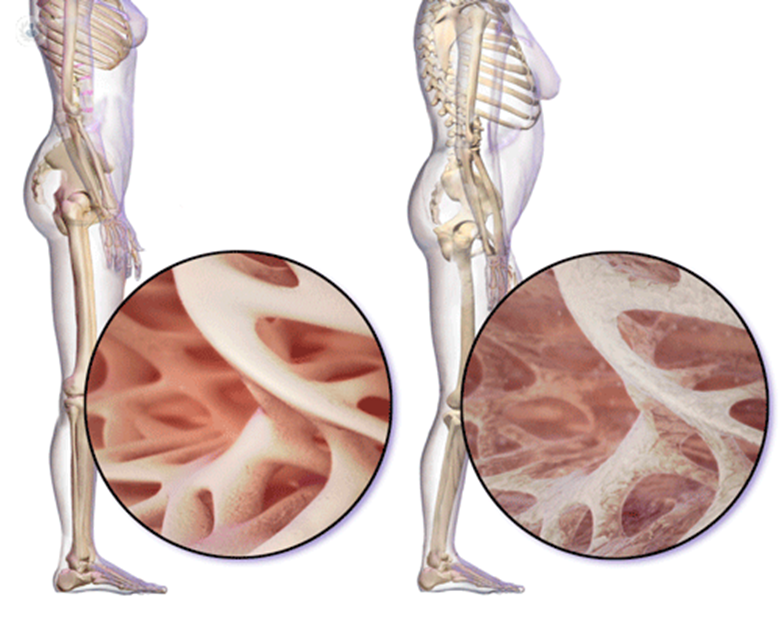
Immagine 03. Riduzione della densità ossea.
Immagine 04
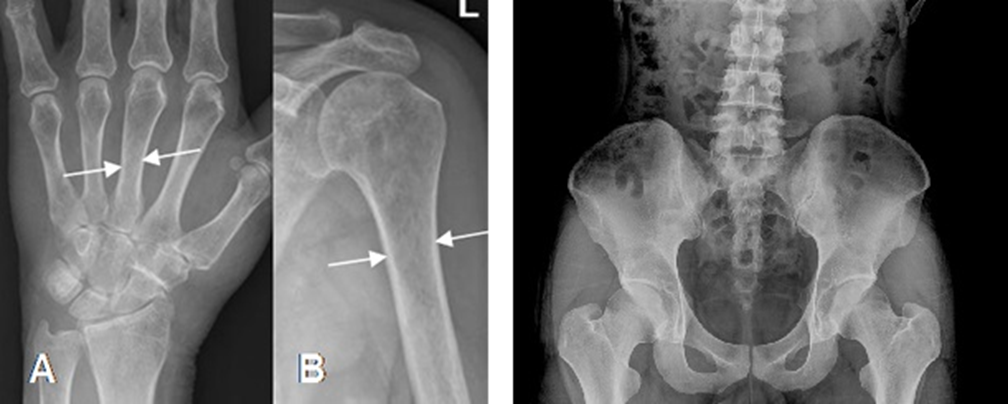
Immagine 04. La radiografia standard è una metodica poco sensibile nelle fasi iniziali dell’osteoporosi: l’ipertrasparenza del tessuto trabecolare (sinonimo di ridotta densità minerale) diventa evidente soltanto quando si ha una perdita di oltre il 30% del contenuto minerale osseo.