Dettagli
- Fratture del femore prossimale
- Fratture della diafisi femorale
- Fratture del ginocchio
- Fratture della gamba
- Fratture della regione tibio-tarsica
- Fratture del calcagno
- Fratture da stress
Fratture dell’arto inferiore
Fratture del femore prossimale
- Le fratture del femore prossimale interessano la porzione di osso compresa fra la testa e la regione sottotrocanterica (fino a 2 cm al di sotto del piccolo trocantere); un sottogruppo particolare è costituito dalle fratture parcellari della testa e da quelle isolate dei trocanteri. Le fratture del femore prossimale sono estremamente comuni e riguardano in modo caratteristico due tipi di individui:
- con maggior frequenza, l’anziano per traumi a bassa energia;
- più raramente, l’adulto per traumi ad alta energia (dovuti a incidenti stradali o sul lavoro o dello sport) e in questo caso si associano spesso ad altre fratture.
- Il soggetto anziano, soprattutto se di sesso femminile, è predisposto a questo tipo di lesioni a causa dell’osteo-porosi, che indebolisce il tessuto osseo riducendone la massa, in particolare a livello del collo femorale e della regione trocanterica.
- Nella maggior parte dei casi l’evento traumatico è una caduta accidentale, a cui questi pazienti sono maggiormente predisposti per la minore reattività neuro-muscolare e/o per altre patologie che possono renderne più precario l’equilibrio.
Classificazione e fisiopatologia
- Si distinguono fratture mediali e fratture laterali rispetto all’inserzione della capsula articolare, che si trova alla base del collo (Immagine 01).
- Fratture mediali. Si dividono in fratture sottocapitate (appena sotto la testa femorale) e fratture meso-cervicali (a metà del collo femorale). Le fratture mediali possono essere classificate anche sulla base della scomposizione secondo Garden in (Immagine 02):
- fratture scomposte ingranate in valgo (tipo I);
- fratture composte (tipo II);
- fratture scomposte ingranate in varo (tipo III);
- fratture scomposte (tipo IV).
- I primi due tipi sono da considerarsi come fratture stabili o stabilizzabili direttamente con mezzi di osteosintesi (viti); i tipi III e IV sono considerate fratture instabili e stabilizzabili solo dopo riduzione.
- Fratture laterali. Si dividono in:
- fratture basicervicali (alla base del collo);
- fratture pertrocanteriche (tra un trocantere e l’altro con linea di frattura variabile);
- fratture sottotrocanteriche (al di sotto del piccolo trocantere).
- Le fratture laterali, sulla base del numero dei frammenti e dell’obliquità della rima di frattura, sono distinte in fratture stabili e instabili (comminute) (Immagine 03).
- La testa del femore nell’adulto è vascolarizzata da rami terminali intracapsulari delle arterie circonflesse anteriori e posteriori del femore, da vasi intraossei all’interno del collo femorale e dall’arteria del legamento rotondo, che nell’anziano tende a obliterarsi. Una frattura mediale interrompe i vasi intraossei e può interrompere, o comunque comprimere per la pressione dell’ematoma, i vasi intracapsulari. Da ciò deriva un elevato rischio di necrosi asettica della testa femorale nelle fratture mediali, soprattutto se scomposte. Inoltre queste fratture, in particolare le mesocervicali, avvengono in una zona di tessuto osseo corticale con ridotte potenzialità riparative, con conseguente rischio aggiuntivo di ritardo di consolidazione e pseudoartrosi.
- Fratture mediali. Si dividono in fratture sottocapitate (appena sotto la testa femorale) e fratture meso-cervicali (a metà del collo femorale). Le fratture mediali possono essere classificate anche sulla base della scomposizione secondo Garden in (Immagine 02):
Quadro clinico
- Il paziente riferisce una caduta accidentale più o meno violenta, lamenta dolore in regione inguinale irradiato alla coscia con impotenza funzionale e impossibilità alla deambulazione.
- L’arto si presenta atteggiato in rotazione esterna (il margine laterale del piede appare appoggiato al piano del letto), addotto e accorciato (Immagine 04). La mobilizzazione dell’anca suscita vivo dolore.
- In casi non rari (fratture ingranate o stabili) la sintomatologia può essere minima o assente, e l’esame fisico poco significativo; la frattura può manifestarsi in un secondo tempo, quando si scompone, con cedimento improvviso dell’arto.
Diagnosi per immagini
- La radiografia standard dell’anca in due proiezioni è di regola sufficiente per riconoscere e classificare la frattura, indirizzando la terapia. In alcuni casi di fratture composte la radiografia può essere non significativa o dubbia; in questa eventualità, sulla base del quadro clinico, può essere indicata l’esecuzione di una TC. Questo esame riduce al minimo la possibilità che una frattura possa essere misconosciuta, per manifestarsi solo in un secondo tempo con la scomposizione.
Complicanze
- Complicanze postoperatorie possono essere l’anemizzazione, la trombosi venosa profonda con embolia polmonare e l’infezione chirurgica; i vizi di consolidazione, la pseudoartrosi o la necrosi asettica della testa femorale possono verificarsi in caso di osteosintesi, mentre a seguito di sostituzione protesica si possono osservare la lussazione o la mobilizzazione dell’impianto. In epoca prechirurgica la mortalità del soggetto molto anziano affetto da frattura del collo di femore, a un anno dall’evento, era intorno al 60% a causa del trauma e delle complicanze legate al prolungato allettamento. L’approccio chirurgico, permesso anche dal migliora-mento delle tecniche anestesiologiche, ha circa dimezzato questa percentuale; eseguendo l’intervento in tempi brevi (entro 48 ore dal trauma) la mortalità subisce un’ulteriore lieve riduzione. In alcuni casi possono però essere necessari pochi giorni di ricovero per un inquadramento clinico più preciso e la correzione di condizioni patologiche concomitanti.
- La frattura del collo del femore rimane comunque una delle principali cause di progressivo decadimento nell’anziano.
Terapia
- L’obiettivo del trattamento è diverso a seconda che si tratti di pazienti anziani (evenienza di gran lunga più comune) o adulti. Nel primo caso la terapia è volta a ottenere la verticalizzazione e la ripresa della deambulazione nel minore tempo possibile, al fine di prevenire le complicanze correlate all’immobilità. Nei pazienti più giovani si cerca invece di restituire una forma il più possibile anatomica al femore prossimale, per recuperare una funzione ottimale, anche a costo di una prolungata astensione dal carico.
- L’allettamento di un paziente anziano è, infatti, causa di insorgenza di varie complicanze (sindrome da allettamento): piaghe da decubito, infezioni urinarie, polmoniti ipostatiche, malattia tromboembolica, disidratazione. Le fratture mediali richiedono un approccio terapeutico diverso rispetto alle laterali.
- Le fratture mediali composte o stabili (Garden I o II), indipendentemente dall’età del paziente, vengono preferibilmente trattate mediante osteosintesi con viti multiple o con vite-placca a scivolamento con vite supplementare antirotatoria (Immagine 05). Il rischio di una pseudoartrosi o di una necrosi asettica della testa del femore, tipiche complicanze delle fratture mediali, è contenuto, seppure la sofferenza ischemica sia possibile.
- Il carico può essere concesso in tempi brevi nei pazienti anziani, mentre nei più giovani è preferibile ritardarlo di qualche settimana.
- Il semplice riposo a letto, seguito da una precoce ripresa del carico compatibilmente con il dolore, è una scelta terapeutica adottabile nei pazienti con rischio operatorio elevato o in caso di diagnosi tardiva, ma è necessario considerare il rischio di una possibile scomposizione secondaria.
- Nelle fratture mediali scomposte (Garden III o IV) l’approccio terapeutico varia a seconda dell’età e delle condizioni generali del paziente.
- Nel paziente giovane (al di sotto dei 60 anni) si preferisce tentare la riduzione della frattura (con manovre esterne di trazione e rotazione, ma anche a cielo aperto se necessario) e l’osteosintesi con viti multiple, al fine di salvare l’articolazione naturale. Il paziente va informato dell’elevata probabilità di complicanze (necrosi asettica e pseudoartrosi), che potranno richiedere un intervento di sostituzione protesica.
- Nel paziente anziano (sopra i 75 anni o con limitate richieste funzionali o elevato rischio operatorio) l’intervento di scelta è l’impianto di un’endoprotesi o protesi parziale d’anca, con cui si sostituisce solo la testa del femore fratturata e non l’acetabolo, la cui cartilagine è in buone condizioni (Immagine 06). Rispetto alla protesi totale d’anca, l’intervento di endoprotesi è più semplice, più veloce e meno traumatizzante per il soggetto anziano; inoltre richiede minori precauzioni nella mobilizzazione nel periodo postoperatorio.
- Nel paziente di età intermedia (60-75 anni o con elevate richieste funzionali e buone condizioni generali), l’intervento indicato è la protesizzazione totale dell’anca che, sebbene più complesso, offre migliori risultati a distanza poiché previene il rischio di usura dell’acetabolo naturale. Le fratture laterali sono extracapsulari e localizzate in una zona di osso spongioso con elevate capacità riparative: la necrosi asettica e la mancata consolidazione sono quindi molto rare. Per questi motivi vengono trattate con la riduzione e l’osteosintesi, oggi eseguita con chiodi cefalo-midollari nella massima parte dei casi. Le viti-placche a scivolamento, principale mezzo di sintesi del passato, trovano ancora indicazione nelle fratture stabili (basicervicali o pertrocanteriche a due frammenti) (Immagine 07).
- Scopo del trattamento è quello di permettere l’immediata verticalizzazione del paziente.
Immagine 01
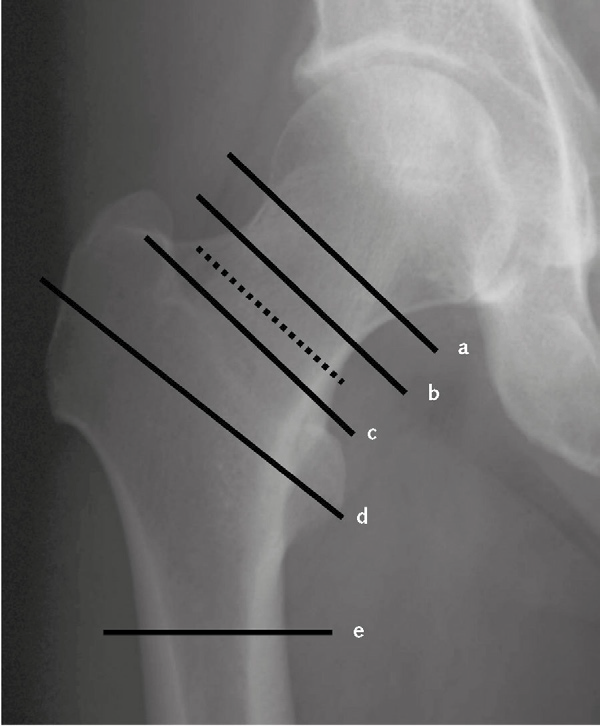
Immagine 01. Le fratture del femore prossimale: sottocapitata (a), mesocervicale (b), basicervicale (c), pertrocanterica (d), sottotrocanterica (e). La linea tratteggiata indica la zona d’inserzione della capsula articolare, in base alla quale si distinguono fratture mediali e laterali.
Immagine 02
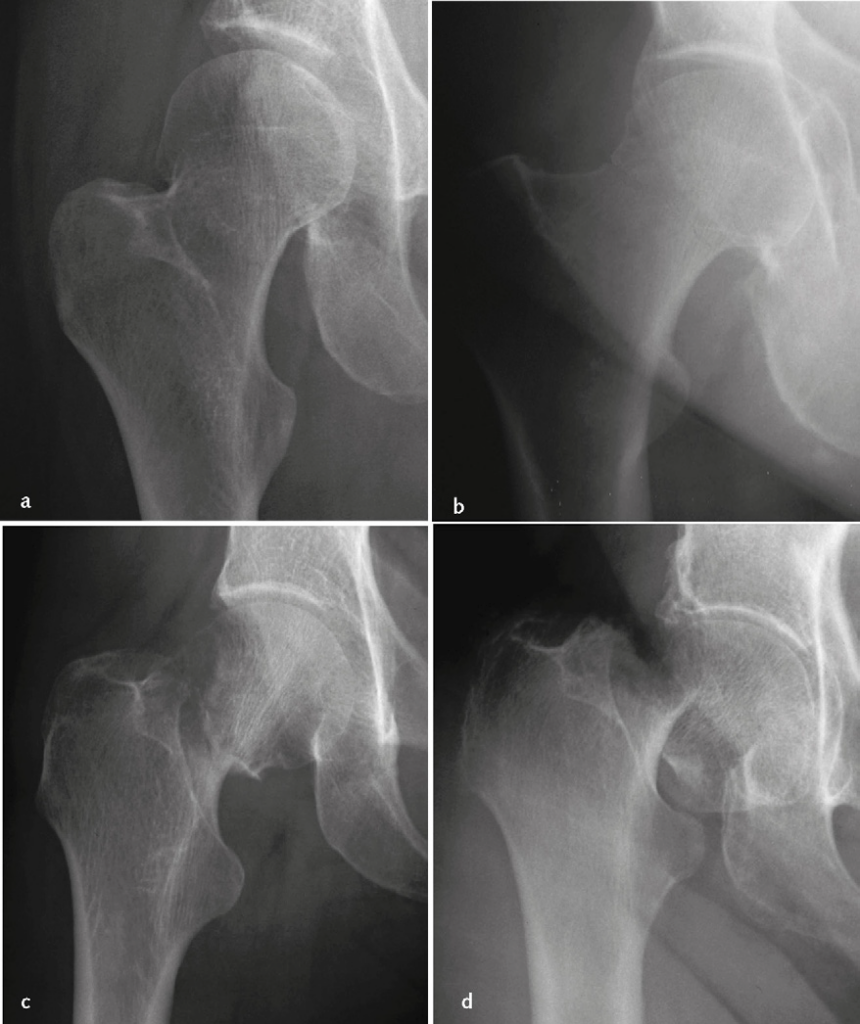
Immagine 02. Classificazione di Garden delle fratture mediali del femore prossimale: tipo I, ingranata in valgo (a); tipo II, composta (b); tipo III, parzialmente scomposta, ingranata in varo (c); tipo IV, scomposta (d).
Immagine 03
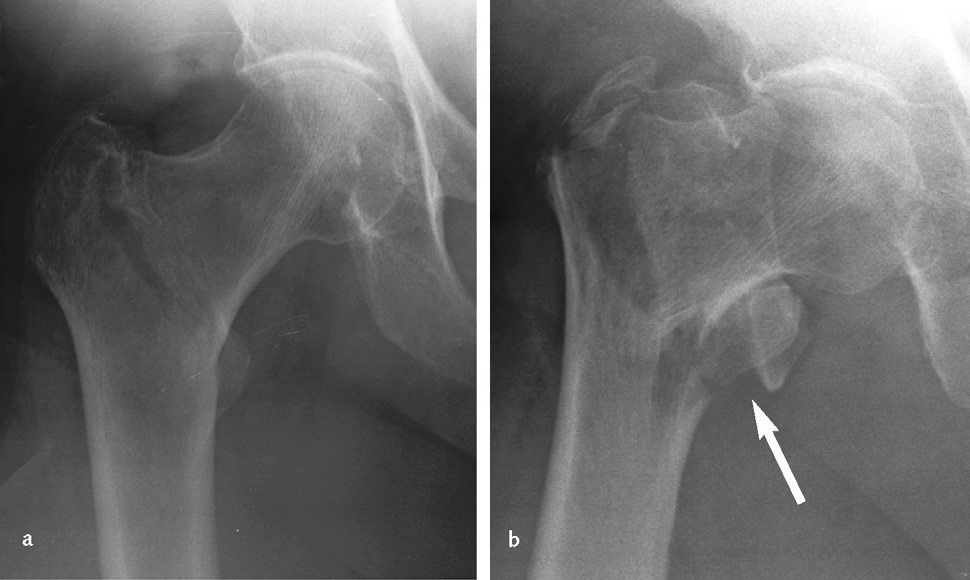
Immagine 03. Fratture pertrocanteriche: stabile (a); instabile: pluriframmentaria con interruzione del muro mediale (b).
Immagine 04
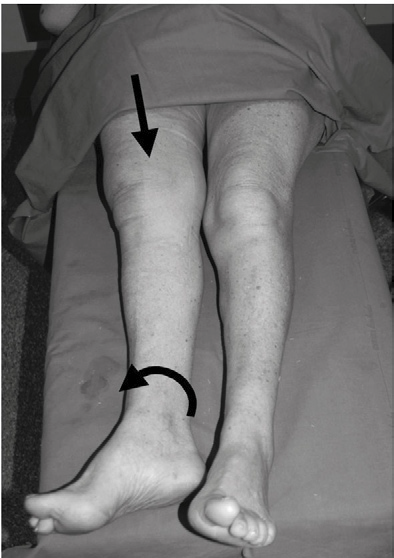
Immagine 04. Atteggiamento in rotazione esterna e adduzione dell’arto inferiore destro in paziente con frattura scomposta del femore prossimale; si noti anche l’accorciamento rispetto all’arto controlaterale.
Immagine 05
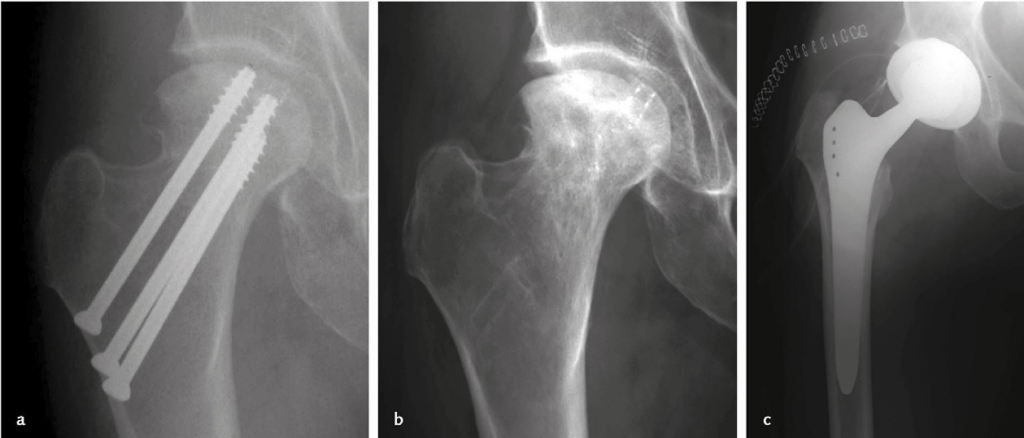
Immagine 05. Frattura sottocapitata del femore destro (classificazione di Garden I), trattata mediante osteosintesi con tre viti libere (a); a distanza di 18 mesi si osserva la necrosi della testa femorale, che appare deformata, con collasso della struttura trabecolare e sclerosi (b); la paziente, di 63 anni, è stata infine trattata con l’impianto di un’artroprotesi d’anca (c).
Immagine 06
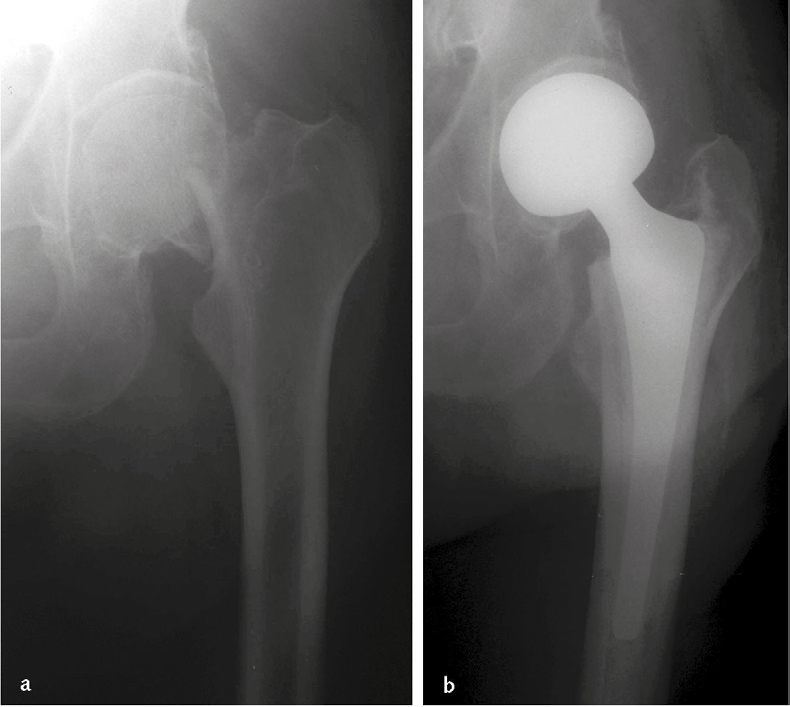
Immagine 06. Frattura sottocapitata del femore sinistro (a), trattata con impianto di un’endoprotesi (o protesi parziale) d’anca. In questo tipo di impianto viene sostituita soltanto la testa femorale, mentre l’acetabolo non viene protesizzato (b).
Immagine 07
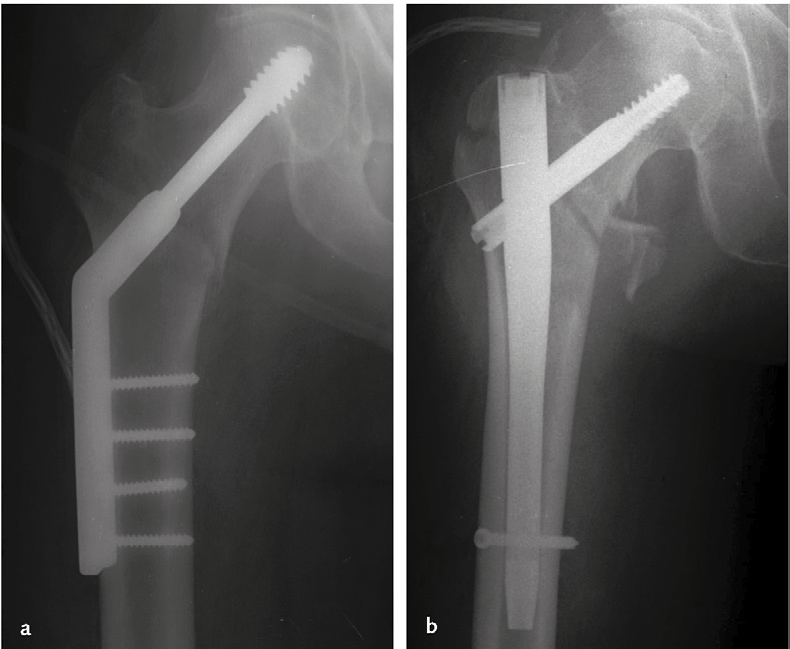
Immagine 07. Esempi di osteosintesi per il trattamento di fratture pertrocanteriche: viteplacca a scivolamento, utilizzata in una frattura stabile (si veda la Figura 17.3a) (a); chiodo cefalo-midollare, utilizzato in una frattura instabile (si veda la Figura 17.3b) (b).
Fratture parcellari della testa del femore
- Le fratture parcellari della testa femorale sono rare e conseguono a un trauma ad alta energia, simile a quelli che provocano le fratture dell’acetabolo o le lussazioni dell’anca, alle quali sono frequentemente associate, con ritenzione del frammento libero in sede acetabolare. Il quadro clinico è quello di una lussazione posteriore (anca flessa, intrarotata, addotta e arto accorciato), così come le complicanze (lesione del nervo sciatico, necrosi asettica della testa, coxartrosi).
- La diagnosi richiede un’attenta valutazione delle radiografie per apprezzare l’alterazione del profilo della testa e il frammento rimasto in sede; il dubbio diagnostico è chiarito dalla TC.
TERAPIA
- La lussazione della testa femorale richiede una riduzione urgente, al fine di ridurre i rischi di necrosi asettica della testa. Il frammento cefalico, quando di piccole dimensioni (al di sotto della fovea capitis), può essere asportato e l’anca progressivamente mobilizzata. In caso di frammenti maggiori (al di sopra della fovea) il frammento va ridotto e sintetizzato chirurgicamente.
Fratture dei trocanteri
- Le fratture isolate dei trocanteri possono essere da avulsione (piccolo trocantere) o da trauma diretto (grande trocantere, da caduta sul fianco nel paziente osteoporotico).
- In genere il riposo a letto fino alla risoluzione dei sintomi e la ripresa precoce della deambulazione sono la terapia di scelta. In alcuni casi (pazienti giovani e scomposizione elevata) può essere opportuna una riduzione e la sintesi chirurgica del grande trocantere.
Fratture della diafisi femorale
- Si tratta di fratture localizzate da 2 cm al di sotto del grande trocantere fino a 5 cm al di sopra dell’interlinea articolare del ginocchio.
- Colpiscono prevalentemente una popolazione giovane-adulta in seguito a gravi traumatismi (conseguenti a incidenti stradali, sul lavoro, sportivi) e possono essere associate ad altre fratture o lesioni (politraumi).
Classificazione
- Come per le fratture diafisarie delle altre ossa lunghe (omero, tibia ecc.), i criteri classificativi si basano sul livello di lesione (terzo prossimale, medio o distale), il numero dei focolai (unifocale, bifocale), l’integrità del rivestimento cutaneo (chiusa o esposta), ma soprattutto sulla configurazione della rima di frattura, che può essere trasversale, obliqua, spiroide, pluriframmentaria o comminuta. Le prime conseguono a traumi diretti, le ultime a traumi ad alta energia, mentre le spiroidi a traumi torsionali.
Quadro clinico
- Queste fratture sono caratterizzate da intenso dolore, impotenza funzionale e deformità della coscia con tumefazione, eventuale angolazione e/o accorciamento, e motilità preternaturale.
- La perdita ematica in seguito a frattura della diafisi femorale è imponente (almeno 1-1,5 L) e può causare l’insorgenza di uno shock ipovolemico.
- L’esposizione della frattura non è rara e aggrava le perdite ematiche, oltre ad aumentare i rischi di infezione. Le lesioni vascolari (arteria femorale) sono infrequenti ma possibili; rare le lesioni nervose.
Diagnostica per immagini
- L’esame radiografico in due proiezioni permette di apprezzare la morfologia della frattura; i radiogrammi devono comprendere l’intero segmento scheletrico (dalla testa ai condili), in quanto non è rara l’associazione di più focolai (per esempio collo e diafisi).
Complicanze
- Oltre alle lesioni vascolo-nervose e all’esposizione della frattura, l’anemizzazione acuta è una complicanza da temere in fase precoce. Le fratture diafisarie delle ossa lunghe dell’arto inferiore, soprattutto se non stabilizzate, sono inoltre a rischio di sviluppare embolie grassose con insufficienza respiratoria acuta (ARDS). Complicanze tardive includono ritardi di consolida-zione, pseudoartrosi e viziose consolidazioni, con possibile degenerazione artrosica delle articolazioni vicine per alterazione dell’asse di carico.
Terapia
- Nel bambino è ancora indicato il trattamento ortopedico con trazione e confezione precoce di un apparecchio gessato pelvi-podalico. Nell’adolescente o in presenza di traumi associati l’approccio chirurgico, con riduzione e sintesi con fissatori esterni o inchiodamento endomidollare, è più frequente.
- Nell’adulto la terapia è ormai esclusivamente chirurgica: l’intervento di riduzione-osteosintesi va eseguito d’urgenza non appena stabilizzate le condizioni generali del paziente. Solo in casi particolari (pazienti inoperabili, priorità di trattamento di altre lesioni) l’intervento può essere procrastinato, ma l’arto va posto in trazione transcheletrica e sintetizzato il prima possibile. Attualmente il trattamento di prima scelta consiste nell’inchiodamento endomidollare, metodica che consente di ridurre e stabilizzare la frattura a cielo chiuso, senza esporre il focolaio, conservando così l’ematoma e riducendo i rischi di infezione chirurgica. L’utilizzo di viti trasversali (chiodi bloccati) permette di estendere le indicazioni anche alle fratture metafisarie, a quelle spiroidi e a quelle pluriframmentarie. I chiodi endomidollari permettono inoltre la mobilizzazione e la ripresa del carico in fase precoce (Immagine 08).
- In alcuni casi (fratture gravemente esposte e contaminate, necessità di contenere i tempi chirurgici, perdite ematiche) possono essere indicati come mezzi di sintesi temporanei o definitivi i fissatori esterni. L’utilizzo di fissatori esterni richiede un’attenta e assidua sorveglianza postoperatoria al fine di scongiurare dislocazioni secondarie e infezioni dei tramiti dei fili e delle viti percutanee. L’utilizzo di placche e viti, una volta molto diffuso, trova oggi indicazioni in rari casi.
Immagine 08
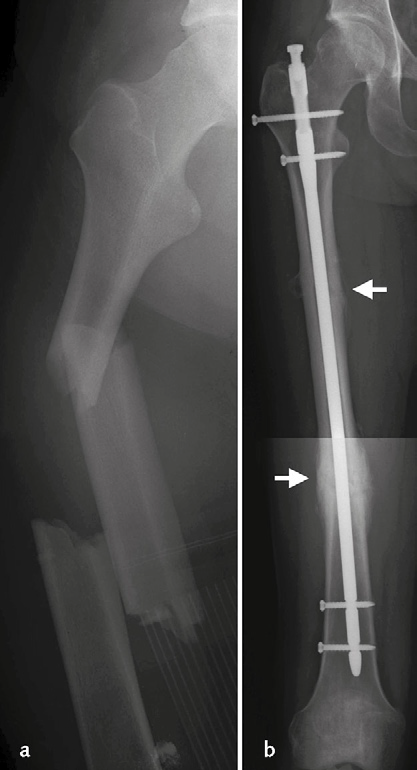
Immagine 08. Frattura bifocale del femore destro (a), trattata con chiodo endomidollare bloccato (b). La presenza di callo osseo testimonia la guarigione delle fratture.
Fratture del ginocchio
- Sono distinte in fratture dell’estremità distale del femore, fratture della rotula e fratture del piatto tibiale. Si tratta di un gruppo eterogeneo di lesioni quanto a caratteristiche epidemiologiche e problematiche clinico-terapeutiche, accomunate tuttavia dalle possibili ripercussioni sulla funzionalità del ginocchio.
Fratture del femore distale
- Sulla base di un criterio anatomico si distinguono:
- fratture sovracondiloidee: sono fratture extrarticolari, in cui il frammento diafisario si disloca anteriormente e può perforare la cute esponendo il focolaio, mentre il frammento epifisario tende a estendersi (recurvare) per l’azione dei muscoli gemelli;
- fratture intercondiloidee: con rima a Y, T o V, sono articolari e conseguono a traumi ad alta energia (Immagine 09);
- fratture unicondiloidee: interessano solo un condilo, sono articolari e conseguono a un trauma con sollecitazione in valgismo o varismo del ginocchio;
- fratture osteocondrali: lesioni da impatto con compenetrazione della spongiosa e interruzione della cartilagine articolare; possono essere di difficile riconoscimento, talvolta evidenziate dalla sola RM.
Quadro clinico
- È caratterizzato da dolore e impotenza funzionale, deformità del segmento scheletrico con accorciamento e deviazione in varo o valgo, motilità preternaturale. Nelle fratture articolari è presente emartro: all’artrocentesi si riscontrano le caratteristiche gocciole lipidiche, di provenienza midollare, sospese nel versamento ematico.
Diagnostica per immagini
- L’esame radiografico in due proiezioni è sufficiente per porre la diagnosi e la TC può fornire informazioni più dettagliate sulla frattura. In caso di sospette lesioni osteocondrali, la RM mostra le condizioni della cartilagine articolare e del midollo osseo sottostante.
Complicanze
- Le complicanze immediate sono rappresentate da lesioni vascolo-nervose (in sede poplitea) e dall’esposizione. La rigidità articolare è la più temibile complicanza tardiva: è pertanto essenziale praticare un’ostesintesi stabile che permetta una precoce mobilizzazione del ginocchio. Il rischio di degenerazione artrosica è tanto maggiore quanto minore è stata l’accuratezza della riduzione.
Terapia
- È quasi esclusivamente chirurgica. Trattandosi di fratture articolari o molto prossime all’articolazione, la riduzione dei frammenti e il ripristino dell’as-se di carico devono essere anatomici. È quindi necessario ricorrere alla riduzione cruenta; inoltre la sintesi deve essere stabile per permettere una preco-ce mobilizzazione del ginocchio. Questo risultato può essere ottenuto con l’impiego di placche periarticolari o di chiodi endomidollari retrogradi (ovvero inseriti dal ginocchio in direzione prossimale) (Immagine 10).
- In caso di fratture gravemente esposte trovano indicazione come trattamento temporaneo o definitivo i fissatori esterni, eventualmente in configurazione ibrida (monoassiali in sede diafisaria e circolari in prossimità dell’articolazione).
- Solo in caso di fratture composte e nel bambino può essere indicato un trattamento incruento.
Fratture della rotula
- Le fratture della rotula conseguono solitamente a un trauma diretto sulla superficie anteriore del ginocchio: i meccanismi più comuni sono la caduta accidentale e l’impatto sul cruscotto dell’automobile in seguito a un incidente.
- Hanno solitamente una rima trasversale completa, con interruzione dell’apparato estensore del ginocchio (Immagine 11), ma possono avere rime multiple fino a essere comminute.
- Il frammento prossimale è dislocato superiormente per azione del quadricipite. Rari i distacchi parcellari del polo superiore o inferiore da avulsione rispettivamente del tendine quadricipitale e rotuleo.
Quadro clinico
- Sono presenti dolore e impotenza funzionale, con deficit dell’estensione attiva del ginocchio. L’articolazione è tumefatta per emartro, con presenza di gocciole lipidiche provenienti dagli spazi midollari.
Diagnostica per immagini
- La diagnosi è posta mediante l’esame radiografico in due proiezioni; la frattura è più visibile in proiezione laterale. Va ricordata la relativa frequenza di rotule congenitamente bipartite, più spesso con frammento supero-esterno; nei casi dubbi è utile la radiografia comparativa del ginocchio controlaterale. La proiezione tangenziale di rotula si rende necessaria nei rari casi di frattura verticale o di distacchi parcellari laterali da avulsione dei legamenti alari, associati a lussazione di rotula.
Complicanze
- L’artrosi dell’articolazione femoro-rotulea è una complicanza possibile, soprattutto in caso di fratture comminute e di riduzione imperfetta.
Terapia
- La terapia è chirurgica, fatta eccezione per le fratture composte, peraltro non frequenti. Trattandosi di fratture articolari, la riduzione deve essere anatomica e la sintesi, ottenuta con fili e cerchiaggi metallici a 8 o circonferenziali, la più stabile possibile per permettere la mobilizzazione precoce.
Fratture del piatto tibiale
- Si tratta di fratture articolari dell’epifisi prossimale della tibia. Possono essere causate da cadute dall’alto, con interessamento di entrambi gli emipiatti (interno ed esterno), oppure da sollecitazioni in varismo o in valgismo (per esempio il pedone investito e colpito dal paraurti dell’auto), con frattura di un solo emipiatto e possibile associazione a lesioni legamentose.
- Un sottocapitolo a parte è costituito dalla frattura da avulsione delle spine tibiali, che conseguono a traumi simili a quelli che provocano la lesione dei legamenti crociati.
- Le fratture del piatto tibiale possono essere classificate in base alla localizzazione:
- emipiatto mediale (sollecitazione in varo);
- emipiatto laterale (sollecitazione in valgo);
- entrambi (caduta dall’alto), con eventuale estensione diafisaria.
- Un’ulteriore classificazione, utile sul piano della strategia terapeutica, distingue:
- fratture per separazione, con interruzione più o meno complessa della continuità scheletrica e distacco di uno o più frammenti;
- fratture con affossamento, con lesione della superficie articolare per affossamento del frammento e compenetrazione della spongiosa sottostante;
- fratture miste per separazione/affossamento.
Quadro clinico
- È quello caratteristico delle fratture articolari, con tumefazione del ginocchio per emartro (con gocciole lipidiche in sospensione).
- È presente dolore e impotenza funzionale, con possibile deformità assiale dell’arto e instabilità del ginocchio.
- Le eventuali lesioni capsulo-legamentose associate sono difficili da valutare in fase acuta, mentre vanno subito escluse lesioni vascolo-nervose, in particolare quelle del nervo sciatico popliteo esterno alla testa del perone per contusione diretta o stiramento.
Diagnostica per immagini
- Le radiografie standard in due proiezioni vanno osservate attentamente e permettono di identificare la frat-tura nella maggior parte dei casi. La TC consente di definire le caratteristiche della frattura: dimensioni e localizzazione dei frammenti, entità dell’affossa-mento.
- Le fratture del piatto tibiale generalmente consolidano, ma i vizi di consolidazione sono mal tollerati. L’insufficiente riduzione di un affossamento o di una separazione porta a una deviazione assiale del ginocchio in varo o in valgo; l’imperfetto ripristino della superficie cartilaginea si traduce in un’incongruenza articolare. Entrambe queste situazioni, soprattutto se è stato rimosso il menisco, portano allo sviluppo di un’artrosi precoce.
Terapia
- Come per le altre fratture articolari, il trattamento è chirurgico nella quasi totalità dei casi; fanno eccezione le fratture composte. L’obiettivo dell’intervento è di ottenere una riduzione anatomica con una sintesi stabile che permetta una mobilizzazione precoce, al fine di prevenire rigidità post-traumatiche (Immagine 12). In caso di separazione è sufficiente ridurre i frammenti e sintetizzarli con viti libere o con placche e viti. Nelle forme miste o negli affossamenti puri le superfici articolari vanno sollevate per via retrograda con appositi battitori; ne residua una perdita di spongiosa ossea che va colmata con innesto osseo o sostituti ossei e il tutto va poi stabilizzato con mezzi di sintesi.
- L’intervento può essere eseguito sotto il controllo di un amplificatore di brillanza, sotto controllo visivo diretto previa artrotomia o sotto controllo artroscopico se la frattura non è eccessivamente scomposta. L’artroscopia permette di valutare accuratamente la localizza-zione e l’entità di un affossamento, aiuta nella riduzione e visualizza eventuali lesioni intrarticolari associate. È evenienza comune che il menisco venga leso e si frapponga tra i frammenti di frattura: è essenziale, al fine di migliorare la prognosi, la reinserzione del menisco con apposite tecniche. Anche le lesioni dei legamenti collaterali possono essere riparate contestualmente, mentre la ricostruzione dei legamenti crociati va posticipata in un secondo tempo.
- In caso di fratture di entrambi gli emipiatti, esposte o gravemente comminute, con sofferenza delle parti molli, può essere indicato un trattamento con fissatori esterni, eventualmente dopo sintesi a minima dei frammenti articolari con viti libere.
- In ogni caso la sintesi deve essere sufficientemente sta-bile da permettere una mobilizzazione precoce, anche utilizzando apparecchi per la mobilizzazione passiva continua, al fine di prevenire rigidità articolari. Il carico va invece ritardato fino a consolidazione della frattura (in genere 3 mesi), soprattutto in caso di affossamenti trattati con innesto osseo.
- Le fratture da avulsione delle spine tibiali possono essere trattate con tecniche artroscopiche mediante riduzione e sintesi con cerchiaggi o viti libere.
Immagine 11
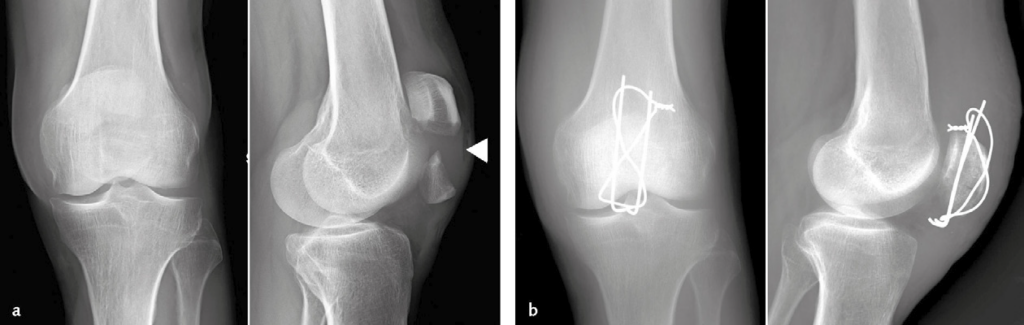
Immagine 11. Frattura della rotula sinistra: la separazione dei frammenti ossei è ben evidente in proiezione laterale (punta di freccia) (a). Controllo a 2 mesi dall’intervento di osteosintesi con fili e cerchiaggio metallici (b).
Immagine 12
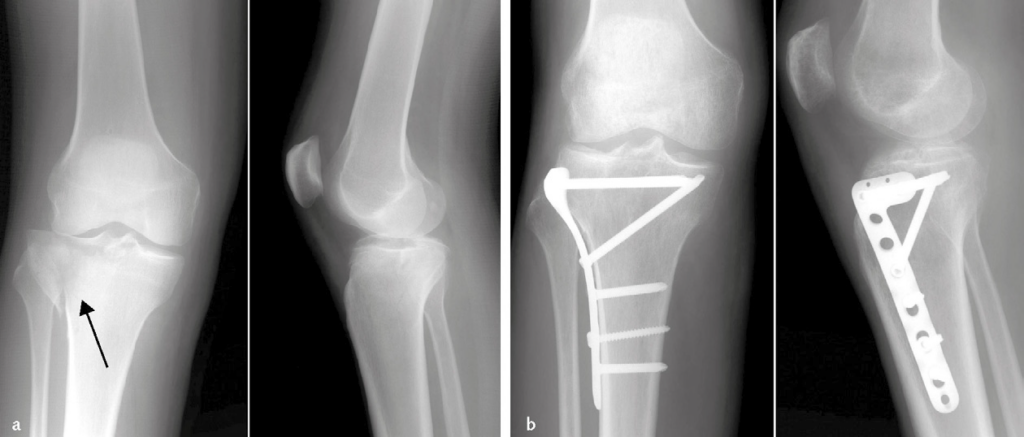
Immagine 12. Frattura dell’emipiatto tibiale esterno destro con separazione del frammento articolare. All’esame radiografico la frattura appare ben evidente in proiezione antero-posteriore (freccia), mentre è di più difficile identificazione in proiezione laterale (a).Controllo a 3 mesi da intervento di osteosintesi con placca e viti (b); si noti il quadro di osteoporosi conseguente alla prolungata astensione dal carico.
Fratture della gamba
- Le fratture della gamba possono essere distinte in fratture isolate della tibia, isolate del perone e biossee (le vere e proprie fratture della gamba).
- Sono più spesso causate da traumi ad alta energia, sia diretti sia indiretti, ma nel paziente anziano possono essere la conseguenza di cadute banali.
- La loro classificazione (localizzazione, configurazione della rima di frattura ecc.) ricalca quella già esposta per le fratture diafisarie di altre ossa (omero, femore).
Quadro clinico
- Il quadro clinico è dominato dal dolore e dall’impotenza funzionale. La gamba appare più o meno tumefatta e deformata, con angolazione e/o rotazione e mobilità preternaturale. L’esame fisico deve valutare eventuali lesioni vascolo-nervose e lo stato delle parti molli. Le perdite ematiche nelle fratture chiuse sono inferiori rispetto alle fratture diafisarie del femore.
Diagnostica per immagini
- Le radiografie standard in due proiezioni permettono di diagnosticare e classificare la frattura; è essenziale che lo studio radiografico comprenda l’intero segmento scheletrico per evitare di misconoscere eventuali fratture associate.
Complicanze
- Tra le complicanze vanno ricordate:
- l’esposizione della frattura: è un’evenienza frequente, in considerazione della posizione sottocutanea della tibia; in questi casi è necessario praticare in urgenza un trattamento che includa la stabilizzazione della frattura, l’asportazione dei tessuti inquinati o necrotici, il lavaggio profuso e la disinfezione della ferita; la zona interessata da perdita di sostanza cutanea può essere coperta con lembi oppure lasciata aperta e chiusa in un secondo tempo; una terapia antibiotica ad ampio spettro deve essere impostata subito e pro-lungata nel tempo per evitare l’insorgenza di un’osteomielite;
- la sindrome compartimentale: è tanto più frequente quanto maggiore è l’energia del trauma; può insorgere in una o più delle quattro logge muscolari della gamba (due anteriori e due posteriori) per aumento della pressione intracompartimentale. In caso di incombente sindrome compartimentale è necessario un intervento di fasciotomia in urgenza;
- l’embolia grassosa: va prevenuta con una stabilizzazione precoce della frattura o perlomeno ponendo l’arto in trazione transcalcaneare;
- la malattia trombo-embolica: il rischio di trombosi venose profonde e di embolia polmonare è sempre presente nelle fratture dell’arto inferiore; la profilassi viene eseguita con eparine a basso peso molecolare;
- le pseudoartrosi: sono le più frequenti complicanze tardive, insieme alle viziose consolidazioni, che possono portare nel tempo alla degenerazione artrosica delle articolazioni limitrofe.
Terapia
- La tradizionale terapia ortopedica con apparecchio gessato femoro-podalico è ormai riservata solo ai bambini, alle rare fratture composte o alle fratture isolate del perone.
- La frattura della tibia va ridotta e stabilizzata il più rapidamente possibile in quanto è a rischio di produrre embolie grassose. Il mezzo di osteosintesi attualmente preferito è il chiodo endomidollare bloccato; in caso di fratture esposte o con grave compromissione delle parti molli trovano indicazione, almeno in fase iniziale, i fissatori esterni (Immagine 13) con l’eventuale associazione di lembi per la copertura cutanea.
- L’approccio chirurgico permette, oltre alla stabilizza-zione immediata del focolaio di frattura, la mobilizzazione precoce di ginocchio e caviglia, e una rapida ripresa del carico. I tempi di consolidazione sono comunque lunghi (almeno 3 mesi).
Fratture della regione tibio-tarsica
- Comprendono le fratture del pilone tibiale, le fratture malleolari e le fratture dell’astragalo.
Fratture del pilone tibiale
- La metafisi e l’epifisi distale della tibia costituiscono il pilone tibiale, che comprende circa il 75% della superficie articolare prossimale della tibio-tarsica (o tibio-peroneo-astragalica).
- Le fratture del pilone tibiale di solito conseguono a traumi ad alta energia, quali cadute dall’alto o incidenti stradali con componenti traumatiche di compressione e torsione. Nella maggioranza dei casi alle fratture del pilone tibiale è associata anche la frattura del perone e/o del malleolo peroneale. L’interessamento della cartilagine articolare rende ragione della prognosi infelice di queste fratture, soprattutto quando prevale la componente traumatica in compressione, con evoluzione precoce e rapida verso la artrosi post-traumatica della caviglia.
Classificazione
- Le fratture del pilone tibiale possono essere classificate in parziali e complete:
- le fratture parziali possono interessare il margine tibiale anteriore o quello posteriore, con maggiore o minore scomposizione e affondamento;
- le fratture complete vengono distinte, sulla base della classificazione proposta dall’AO (Arbeitsgemeinschaft für Osteosynthesefragen, Gruppo di lavoro per i problemi dell’osteosintesi, in tre tipi (A, B o C) a seconda della localizzazione e del grado di scomposizione, di frammentazione e di affondamento della superficie articolare.
Quadro clinico
- L’anamnesi traumatica, il dolore, il gonfiore e l’edema post-traumatico, nonchè l’impotenza funzionale, sono gli aspetti clinici caratteristici anche di queste fratture. L’esame obiettivo deve considerare la presenza di deviazioni dell’asse della tibio-tarsica. Il coinvolgimento delle parti molli è tanto più importante quanto maggiore è l’energia traumatica e ciò porta alla formazione di zone di sofferenza cutanea e sottocutanea con comparsa di flittene, ecchimosi o vere e proprie aree di necrosi.
Diagnostica per immagini
- La diagnosi di sede e tipo di frattura è posta con le radiografie standard in due proiezioni (antero-posteriore e laterale); a volte può essere utile eseguire una proiezione obliqua per la sindesmosi tibio-peroneale distale e/o una TC per meglio caratterizzare le lesioni ossee in termini di numero di frammenti, affonda-mento della superficie articolare e scomposizione della frattura.
Complicanze
- L’esposizione della frattura è un evento abbastanza frequente, vista la scarsa presenza di strutture muscolari nella zona antero-mediale. Sono invece rare le complicanze vascolo-nervose, nonostante la vicinanza con strutture vascolari e nervose (fascio tibiale anteriore e fascio tibiale posteriore). Una complicanza precoce particolarmente temibile e da valutare con attenzione, an-che nell’ottica di un trattamento cruento, è rappresentata dalle sofferenze cutanee e sottocutanee, che possono portare alla formazione di escare necrotiche e/o alla deiscenza delle ferite chirurgiche con infezione ossea ed esposizione di eventuali mezzi di sintesi. L’artrosi post-traumatica è una complicanza locale tardiva purtroppo molto frequente, a causa della sofferenza della cartilagine articolare e della componente di compressione dell’evento traumatico.
Terapia
- Trattandosi di fratture articolari, il trattamento migliore deve porsi come obiettivo la riduzione anatomica e la stabilizzazione dei frammenti, seguite da una precoce rieducazione articolare. Questo è di regola perseguito con un trattamento chirurgico di riduzione e osteosintesi a cielo aperto, utilizzando placche dedicate e viti di vario tipo. Un intervento di osteosintesi è anche indicato per il trattamento di una concomitante frattura del perone (Immagine 14).
- Solamente nelle fratture complete tipo A, nelle quali non vi è scomposizione né grossolana frammentazione, può trovare indicazione un trattamento conservativo con apparecchio gessato femoro-podalico.
- Il trattamento chirurgico non va attuato in urgenza, tranne nei casi nei quali vi sia una contemporanea lussazione dell’astragalo, ma va programmato monitorando attentamente lo stato di cute e sottocute, eventualmente dopo un periodo di trazione transcheletrica al calcagno, per evitare di incorrere nelle pericolose deiscenze delle ferite chirurgiche.
- Nel caso di fratture esposte o di gravi frammentazioni è indicata l’applicazione di fissatori esterni tibio-astragalo-calcaneari, associati a tecniche di osteosintesi a minima con fili di Kirschner o viti isolate, per ridurre quanto più possibile l’invasività della procedura chirurgica.
Fratture dei malleoli
- Le fratture malleolari possono interessare in modo isolato il malleolo peroneale o quello tibiale (fratture mono-malleolari), ambedue contemporaneamente (fratture bimalleolari) oppure anche il margine posteriore del pilone tibiale, cosiddetto terzo malleolo (fratture trimalleolari). Conseguono a traumi di tipo distorsivo della tibio-tarsica con una componente di carico non eccessiva e, sempre più spesso, in soggetti di età avanzata con ossa porotiche. Lo stesso meccanismo traumatico può causare, anziché una frattura malleolare, una lesione del legamento o dei legamenti che si inseriscono sul malleolo stesso, come il legamento deltoideo per il malleolo mediale o il legamento peroneo-astragalico anteriore per il malleolo peroneale.
Classificazioni
- Le classificazioni delle fratture dei malleoli sono diverse e possono essere di tipo descrittivo o eziologico.
- La classificazione di Danis-Weber prende in considerazione la posizione della frattura del malleolo peroneale rispetto alla sindesmosi tibio-peroneale distale e distingue:
- frattura sottosindesmosica (tipo A);
- frattura transindesmosica (tipo B);
- frattura sovrasindesmosica (tipo C);
- e questo indipendentemente dalla presenza o meno di frattura del malleolo tibiale.
- Nell’ambito delle fratture bimalleolari si differenziano i seguenti tipi:
- frattura di Dupuytren bassa: frattura del malleolo peroneale e del malleolo tibiale;
- frattura di Dupuytren alta: frattura del terzo medio del perone e del malleolo tibiale;
- frattura di Maisonneuve: frattura del perone prossimale, frattura del malleolo tibiale e lacerazione della membrana interossea.
- La classificazione di Lauge-Hansen è invece eziologica e prende in considerazione la posizione del piede al momento del trauma e il tipo e la direzione dell’agente traumatico:
- fratture in supinazione-extrarotazione;
- fratture in supinazione-adduzione;
- fratture in pronazione-extrarotazione;
- fratture in pronazione-abduzione;
- fratture in dorsiflessione e carico verticale.
Diagnosi
- La diagnosi di frattura malleolare viene posta, oltre che sull’anamnesi e sull’esame obiettivo, sulla base dell’indagine radiografica: due proiezioni standard (antero-posteriore e laterale) sono di norma sufficienti per descriverne la sede e il tipo. In alcuni casi può essere utile una proiezione obliqua a 20° per meglio evidenziare la sindesmosi tibio-peroneale distale; è inoltre buona regola includere nello studio la parte prossimale della gamba per riconoscere eventuali fratture di Maison-neuve. La TC può essere dirimente nei casi dubbi e nei casi di contemporaneo interessamento dell’astragalo.
Complicanze
- Rare le complicanze immediate a carico del fascio vascolo-nervoso mediale.
- Le complicanze più frequenti sono:
- lesioni capsulo-legamentose associate (lesione del lega-mento deltoideo mediale associato a frattura del malleolo peroneale, lesione dei legamenti della sindesmosi tibio-peroneale distale);
- lesioni osteo-condrali del corpo dell’astragalo (valutabili di solito con RMN a distanza da trauma);
- artrosi post-traumatica della tibio-tarsica (fratture articolari).
Terapia
- Anche le fratture dei malleoli sono da considerare fratture articolari e, in quanto tali, il loro trattamento deve prevedere la riduzione anatomica e la stabilizzazione meccanica ottimale per una rieducazione articolare precoce.
- Il trattamento conservativo con apparecchi gessati è riservato esclusivamente alle fratture composte.
- Nelle fratture scomposte, anche di poco, si esegue la riduzione e l’osteosintesi a cielo aperto e l’eventuale ricostruzione, peraltro poco frequente, dei legamenti lesionati.
- Se è presente una lesione della sindesmosi tibio-peroneale distale, si procede alla stabilizzazione della stessa con una vite che deve essere rimossa precocemente (entro 35-40 giorni) per consentire la mobilizzazione dell’articolazione tibio-tarsica (Immagine 15). L’intervento chirurgico deve essere praticato nelle prime ore dopo il trauma per evitare la comparsa di edema post-traumatico e flittene cutanee.
- Nei rari casi di fratture esposte il trattamento deve essere effettuato in urgenza con lavaggi abbondanti delle lesioni cutanee, terapia antibiotica per via sistemica e osteosintesi con l’utilizzo di mezzi di sintesi a minima invasività (fili di Kirschner).
Fratture dell’Astragalo
- L’astragalo è l’osso che si articola con il mortaio tibio-peroneale a formare l’articolazione tibio-tarsica, con il calcagno a formare l’articolazione sottoastragalica e con lo scafoide tarsale a formare parte dell’articolazione di Chopart (mediopiede). L’astragalo non ha inserzioni tendinee ma solamente capsulo-legamentose e ha una vascolarizzazione di tipo terminale.
- Le fratture dell’astragalo sono conseguenza, di solito, di cadute dall’alto con dorsiflessione del piede sulla tibia ovvero di traumi complessi con componenti di carico e torsione.
- Dal punto di vista classificativo si distinguono:
- fratture marginali delle apofisi (tubercolo posteriore o os trigonum);
- fratture del corpo, associate o meno a lussazione;
- fratture del collo, le più frequenti e pericolose, in quanto a elevato rischio di necrosi post-traumatica del corpo a causa della vascolarizzazione di tipo terminale.
Diagnosi
- La diagnosi di frattura dell’astragalo non sempre è agevole, anche perché spesso è associata a lesioni diverse nell’ambito di un politrauma. Nei casi di fratture scomposte il dolore, la tumefazione e l’impotenza funzionale dominano il quadro clinico.
- Le radiografie standard permettono, nei casi più gravi, di fare diagnosi. Nei casi dubbi la TC è quasi sempre dirimente e diagnostica.
Complicanze
- La complicanza più temuta è la necrosi del corpo dell’astragalo secondaria alla frattura del collo. La necrosi è frequente nelle fratture scomposte e porta a un’invalidante artrosi secondaria della tibio-tarsica. L’artrosi post-traumatica è una complicanza caratteristica delle fratture scomposte del corpo dell’astragalo.
Trattamento
- Nelle fratture composte l’immobilizzazione con gambaletto gessato è sufficiente per portare a guarigione senza reliquati particolari; è tuttavia necessario osservare un periodo di astensione dal carico per 3-4 mesi. Nelle fratture scomposte il trattamento chirurgico di osteosintesi a cielo aperto (con viti e/o fili di Kirschner) è quello più indicato per ridurre e stabilizzare la lesione, riducendo al minimo il rischio di complicanze (Immagine 16).
Fratture del calcagno
- Il calcagno è l’osso sul quale gravita la maggior parte del carico corporeo durante il cammino e la stazione eretta e sul quale si inserisce il tendine d’Achille, il più grosso e potente dell’uomo. Il calcagno è costituito per il 70% da osso spongioso e per il 30% da osso corticale.
- Le fratture del calcagno sono conseguenza di traumi in compressione, come le cadute dall’alto, e avvengono spesso con un meccanismo di scoppio.
Classificazione
- La classificazione delle fratture del calcagno è di tipo descrittivo anatomico e distingue:
- fratture talamiche (che interessano la superficie arti-colare sottoastragalica):
- con separazione
- con infossamento
- comminute
- fratture delle apofisi:
- grande tuberosità posteriore
- substentaculum tali
- apofisi anteriore
- fratture talamiche (che interessano la superficie arti-colare sottoastragalica):
Quadro Clinico
- Il quadro clinico delle fratture del calcagno è variabile, dipendendo dall’energia traumatica: il dolore e l’impotenza funzionale possono essere lievi oppure invali-danti a seconda del tipo di lesione e del grado di scomposizione. Nelle fratture più gravi la tumefazione post-traumatica è imponente e può causare una sofferenza cutanea importante con presenza di flittene ed ecchimosi nel retropiede.
- Nei casi di gravi cadute dall’alto (precipitazioni) bisogna sempre ricercare lesioni scheletriche (colonna vertebrale, bacino) e/o viscerali associate.
Diagnostica per immagini
- L’esame radiografico è di solito sufficiente per fare diagnosi di frattura del calcagno, ma nelle fratture talamiche deve essere associato alla TC per meglio valutare il grado di interessamento articolare e di scomposizione. Sui radiogrammi si possono effettuare misurazioni angolari (angolo di Böhler) che consentono di evidenziare la deformità post-traumatica (Immagine 17).
- Utilizzando le proiezioni coronali della TC si possono differenziare le fratture talamiche in quattro tipi secondo la classificazione di Sanders, che si basa sul numero e sulla localizzazione dei frammenti articolari sottoastragalici (Immagine 18).
Complicanze
- Le principali complicanze delle fratture del calcagno includono l’artrosi post-traumatica della sottoastragalica nelle fratture talamiche e la tendinopatia dei tendini peronei, lungo e breve, conseguente al conflitto tra questi e la parete laterale fratturata e mal consolidata del calcagno.
Terapia
- Nelle fratture composte o con lieve scomposizione si può effettuare un trattamento conservativo in apparecchio gessato (stivaletto) e astensione dal carico per 6-8 settimane.
- Nelle fratture parcellari, in particolare della grande tuberosità posteriore, si deve eseguire la riduzione, a cielo chiuso o aperto, seguita dall’osteosintesi con fili di Kirschner o viti libere.
- Le fratture talamiche scomposte, essendo fratture articolari, vanno trattate chirurgicamente con interventi di osteosintesi a cielo aperto: la riduzione deve essere la più anatomica possibile, la sintesi effettuata mediante fili di Kirschner o placche dedicate, e l’angolo di Böhler deve essere ripristinato (Immagine 19). La perdita di sostanza ossea dovuta alla compenetrazione delle trabecole può talvolta richiedere il riempimento del difetto con innesto osseo.
- Per evitare complicanze legate alla sofferenza e all’eventuale deiscenza della ferita chirurgica, l’intervento deve essere praticato entro le prime 24 ore oppure dopo alcuni giorni di trattamento farmacologico e scarico per ridurre l’ecchimosi e l’edema post-traumatico.
Fratture da stress
- Le fratture da stress, altrimenti dette fratture da fatica o da durata, sono soluzioni di continuo dell’osso che interessano la corticale, con possibile estensione al sottostante tessuto osseo spongioso. Sono lesioni tipiche dello sportivo.
- Per definizione sono fratture incomplete; tuttavia, se il meccanismo lesivo che le provoca si perpetua, possono dare luogo a fratture complete del segmento interessato.
- La comparsa di una frattura da stress è da porre in relazione a carichi di lavoro eccessivi, ripetitivi e ciclici sullo scheletro per un lungo periodo di tempo. L’entità dei carichi di lavoro è a sua volta influenzata da alcuni parametri: intensità, frequenza, direzione, modalità di applicazione, tempi di recupero.
- La risposta fisiologica dell’osso alle sollecitazioni si manifesta con un processo di rimodellamento, con apposizione ossea nelle zone sollecitate e riassorbimento nelle zone non sollecitate. In questo senso la frattura da stress può essere considerata il risultato di uno squilibrio temporaneo tra apposizione e riassorbi-mento: la lesione si verificherebbe per eccesso di riassorbimento.
Localizzazione
- Le fratture da stress interessano quasi esclusivamente i segmenti scheletrici degli arti inferiori.
- In ordine di frequenza si osservano a livello di:
- tibia (45-50%);
- perone (12-15%);
- metatarsi (15-20%): la frattura della base del V metatarso, anche denominata frattura di Jones, è una lesione tipica del marciatore;
- femore (5-8%);
- calcagno e scafoide tarsale (rare);
- bacino e tetto acetabolare (rare);
- osso sacro e vertebre (rare).
- La localizzazione all’arto superiore (omero, ulna) è eccezionale. Fratture da stress bilaterali si riscontrano nel 25% dei casi, mentre nel 10% circa si osservano localizzazioni multiple.
Eziopatogenesi
- Sono state proposte due teorie per spiegare le cause delle fratture da stress.
- Teoria del sovraccarico: si basa sul fatto che alcuni gruppi muscolari si contraggono in maniera tale (ripetitiva, intensa e prolungata) da causare la flessione dell’osso sul quale si inseriscono. Per esempio la contrazione dei muscoli del polpaccio nel marciatore può determinare la flessione anteriore della tibia come un arco: dopo ripetute contrazioni, viene oltrepassata la resistenza intrinseca della tibia che va incontro a lesione sulla corticale anteriore.
- Teoria della fatica: presuppone l’esauribilità dell’efficienza muscolare a seguito di sforzi ripetuti e pro-tratti. I muscoli, stimolati oltre le loro capacità di resistenza, non sono più in grado di sostenere l’impatto al suolo del segmento scheletrico interessato; il carico viene quindi trasferito direttamente allo scheletro, con superamento della sua soglia di tolleranza e cedimento strutturale.
- Alcuni fattori predisponenti favoriscono l’insorgenza di fratture da stress, quali dimorfismi scheletrici (tibia vara, piede piatto o cavo ecc.), eterometrie degli arti inferiori, disturbi alimentari, calzature incongrue, qualità del terreno e, naturalmente, il tipo di attività sportiva (maratona, marcia, salto ecc.).
Quadro clinico
- Il dolore è il sintomo caratteristico: può comparire in modo insidioso e graduale, così come in maniera acuta. L’anamnesi è tuttavia negativa per episodi macrotraumatici. Il dolore è ben localizzato, tende a comparire all’inizio del carico o dopo attività, migliorando solo con il riposo. Spesso è persistente ed è avvertito anche di notte.
- L’impotenza funzionale è variabile secondo il tipo, la sede e lo stadio della malattia. A livello dell’area colpita si possono rilevare edema e tumefazione dolorosa alla palpazione.
Diagnostica per immagini
- Per la diagnosi delle fratture da stress, le radiografie standard dimostrano alta specificità, ma bassa sensibilità (Immagine 20a). Sono relativamente frequenti i pazienti con anamnesi e quadro clinico indicativi di frattura da fatica, ma con quadro radiografico assolutamente negativo, almeno per le prime 2-3 settimane dalla comparsa dei sintomi. Solamente nel 40-50% dei casi la radiografia è in grado di mostrare le altera-zioni scheletriche in fase iniziale; è quindi importante eseguire un secondo controllo radiografico nel tempo se il primo è risultato negativo e se persiste la sintomatologia dolorosa. Quando la radiografia è positiva, non vi è la necessità di ricorrere a ulteriori esami strumentali.
- L’esecuzione della TC o della RM può essere utile sia per la stadiazione delle lesioni sia per porre la diagnosi differenziale (tumori, infezioni) nei casi con quadro radiografico negativo o dubbio (Immagine 20b).
- La scintigrafia ossea con tecnezio si rende necessaria qualora esista il forte sospetto di una frattura da stress con radiogrammi negativi. Questo esame possiede alta sensibilità (100%) e bassa specificità. L’ipercaptazione del tracciante in sede di frattura si manifesta assai precocemente, 48-72 ore dopo la comparsa dei sintomi.
Terapia
- La terapia delle fratture da stress si basa sul riposo, di durata variabile in rapporto alla sede e al tipo di lesione, ma comunque sufficiente a garantire la ristrutturazione dell’osso. In genere è necessario un periodo da 4 a 12 settimane per ottenere la risoluzione della sintomatologia e la guarigione radiografica.
- In fase iniziale può rendersi necessario il ricorso ad apparecchi gessati o tutori di immobilizzazione (2-4 settimane), all’uso di bastoni canadesi e di ortesi per la ripresa del carico.
- Per il controllo del dolore ci si avvale di farmaci analgesici-antinfiammatori.
- La terapia fisica (magnetoterapia) è spesso utilizzata come adiuvante per indurre la guarigione; alcuni autori hanno riportato buoni risultati con le onde d’urto.
- Il trattamento chirurgico (inchiodamento nelle fratture da stress di tibia e femore, osteosintesi con vite nella frattura di Jones) viene preso in considerazione solo in seconda istanza, una volta verificato il fallimento della terapia conservativa.
- Nella prevenzione delle fratture da stress è necessario porre particolare attenzione su aspetti di tipo anatomo-funzionale (per esempio impiego di ortesi in caso di piede piatto o cavo, calzature idonee), ambientale (terreni di allenamento) e comportamentale (programmi adeguati di allenamento).
Immagine 09
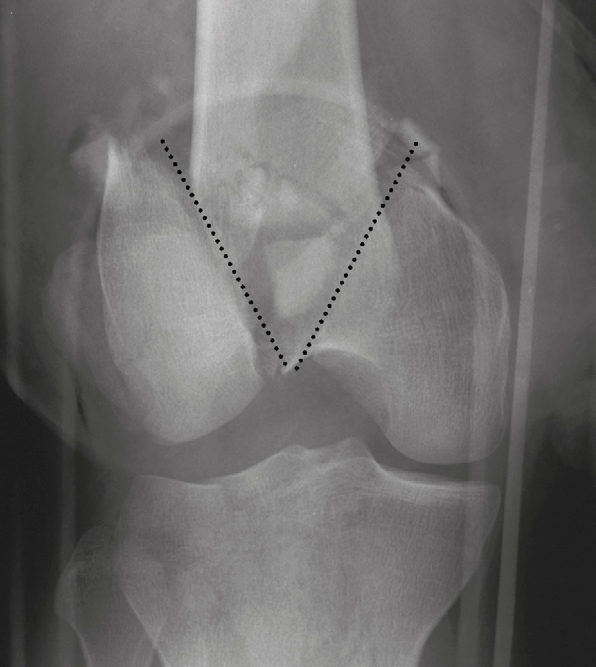
Immagine 09. Frattura intercondiloidea a V del femore distale.
Immagine 10
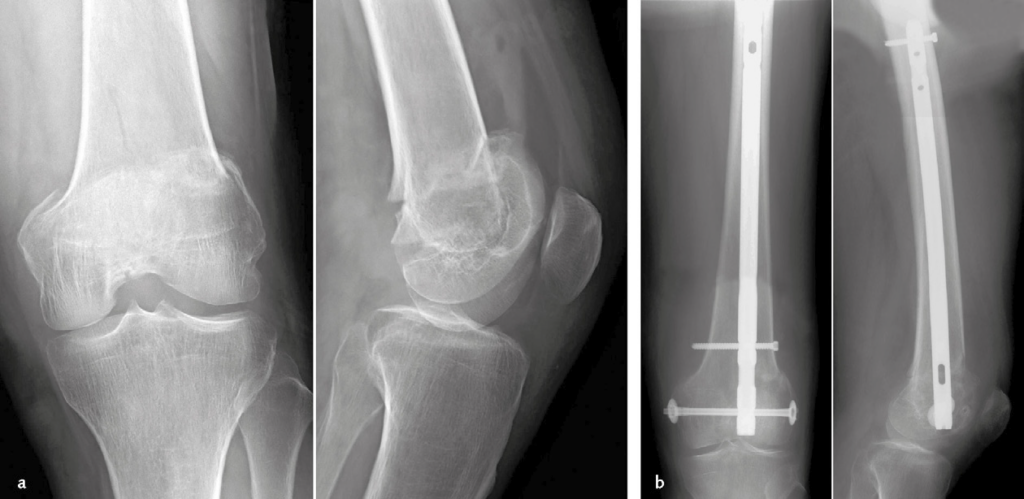
Immagine 10. Frattura sovracondiloidea del femore sinistro (a), trattata con chiodo retrogrado bloccato (b). Tale mezzo di sintesi viene inserito nel canale diafisario in senso disto-prossimale.
Immagine 13
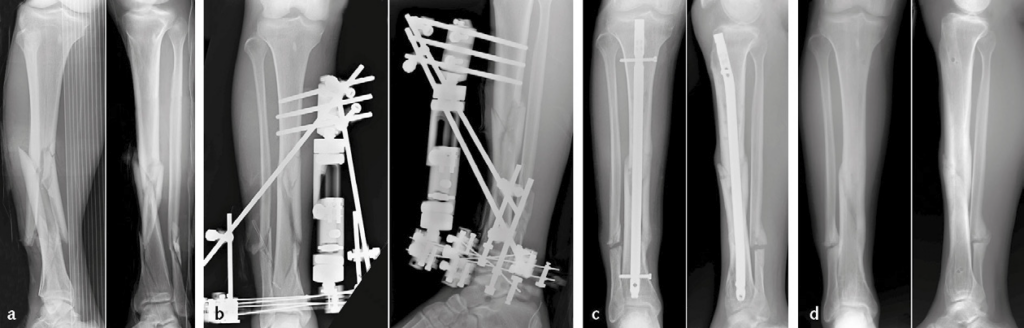
Immagine 13. Esempio di terapia chirurgica sequenziale in caso di frattura pluriframmentaria biossea esposta della gamba destra. Quadro radiografico al momento del trauma (a). Controllo dopo applicazione di fissatore esterno ibrido in urgenza (b). A distanza di 6 mesi, una volta escluso il rischio di infezione, rimozione del fissatore esterno e osteosintesi di tibia con chiodo endomidollare bloccato. Viene anche eseguita l’osteotomia del perone al fine di favorire il contatto dei frammenti di frattura tibiali (c). Quadro finale a 18 mesi dal trauma, dopo rimozione del chiodo: la frattura appare consolidata (d).
Immagine 14
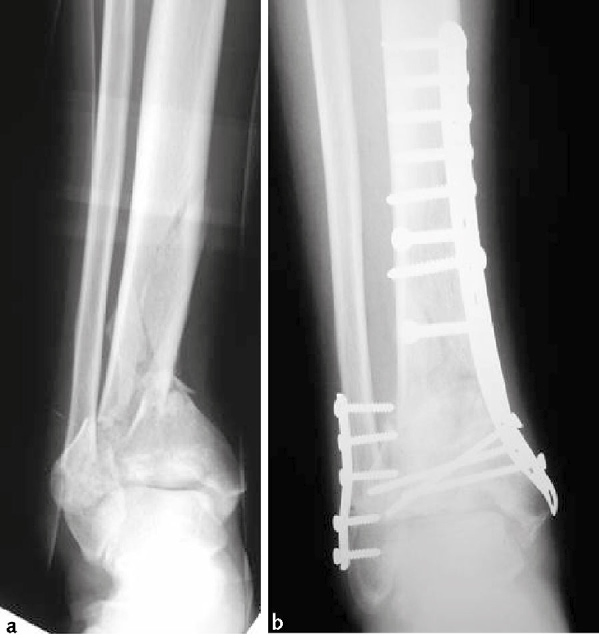
Immagine 14. Frattura del pilone tibiale (tipo C) e del malleolo peroneale. Radiografie preoperatorie (a). Controllo dopo intervento di riduzione a cielo aperto e osteosintesi con placca conformata alla tibia e placca al perone (b).
Immagine 15
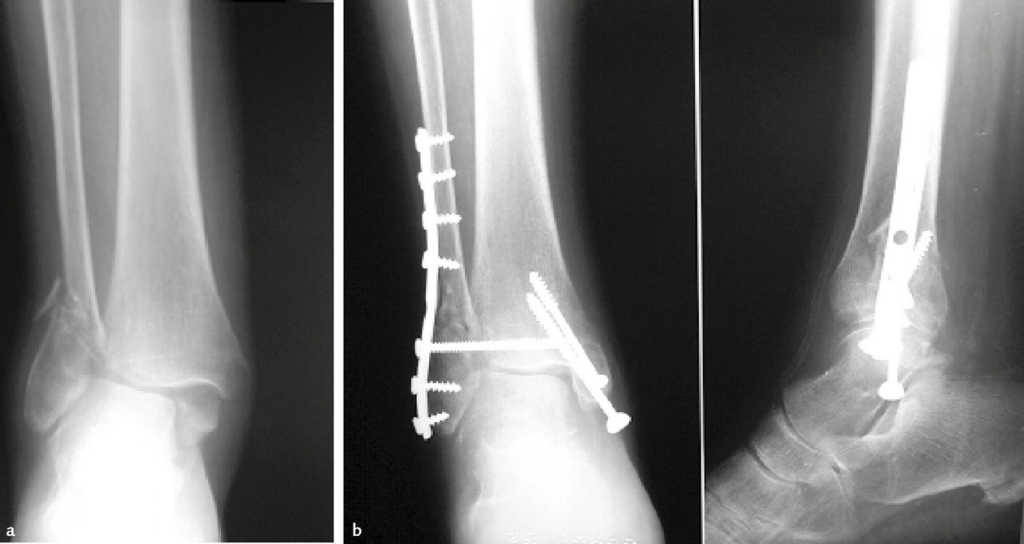
Immagine 15. Frattura bimalleolare (tipo B secondo Danis-Weber, pronazione-abduzione secondo Lauge-Hansen). Radiografie preoperatorie (a). Controllo dopo intervento di osteosintesi con placca e viti del perone, con in più vite transindesmosica e due viti libere al malleolo tibiale (b).
Immagine 16
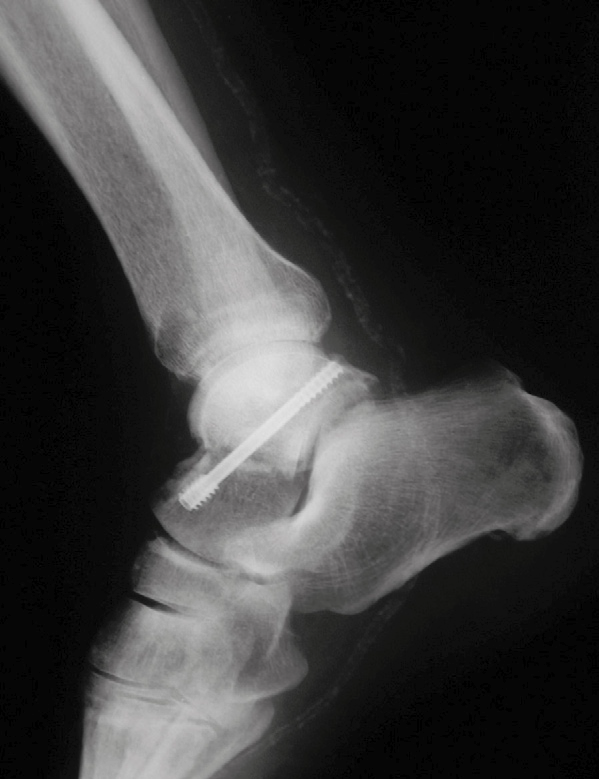
Immagine 16. Osteosintesi con vite tipo Herbert di frattura del collo dell’astragalo.
Immagine 17
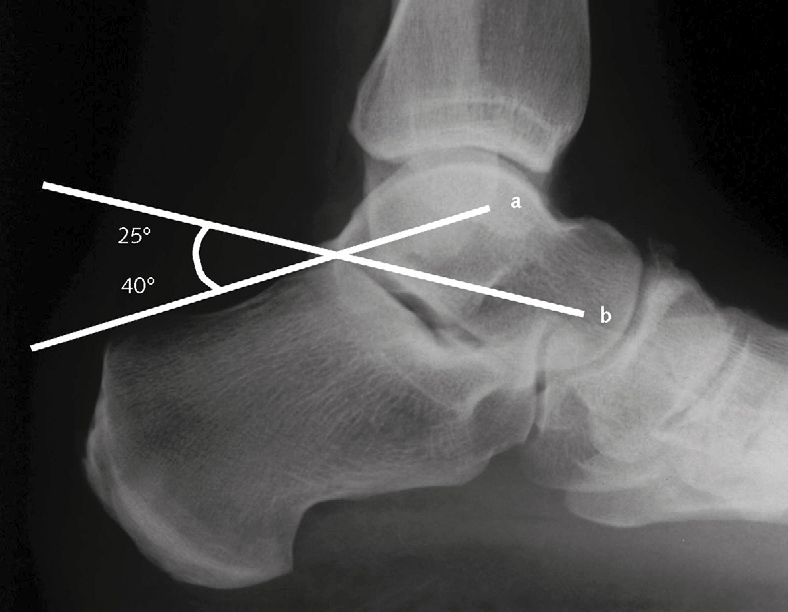
Immagine 17. L’angolo di Böhler è originato dall’intersezione della linea che unisce il bordo superiore della tuberosità posteriore e il punto più alto del talamo (a) con la linea che unisce questo punto e l’apice dell’apofisi anteriore (b).
Immagine 18
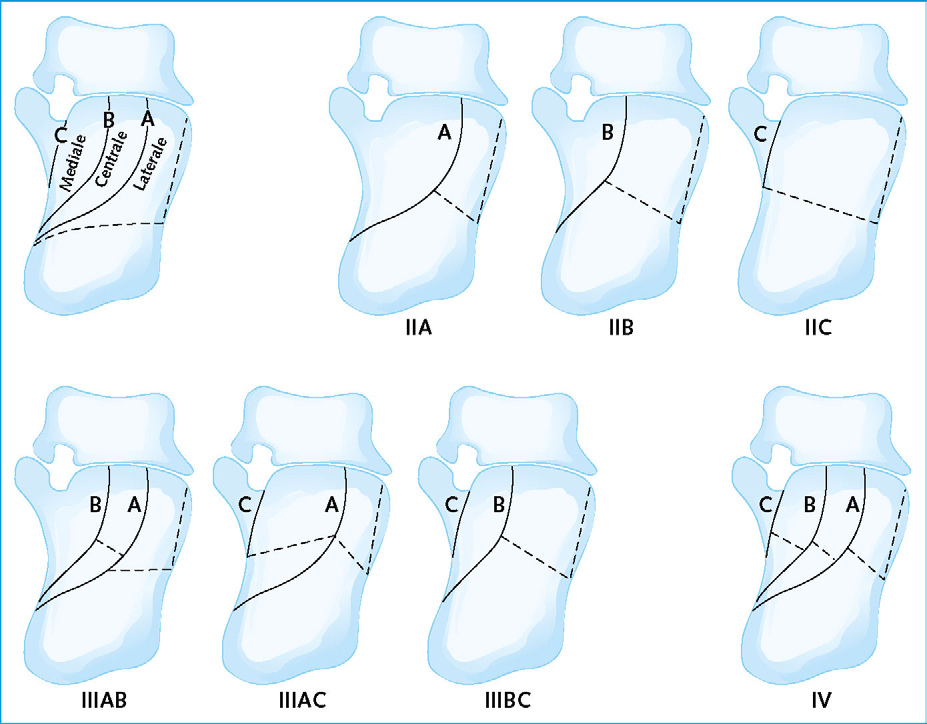
Immagine 18. Classificazione delle fratture talamiche del calcagno secondo Sanders. M = mediale, C = centrale, L= laterale.
Immagine 19
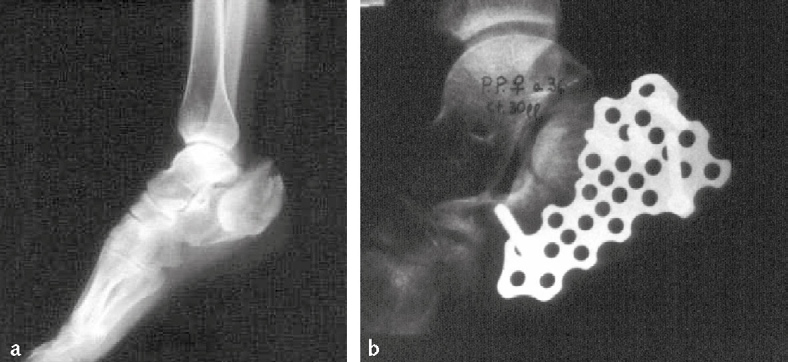
Immagine 19. Frattura talamica con infossamento della superficie articolare sotto-astragalica (a); controllo dopo riduzione a cielo aperto e stabilizzazione con placca multifori (b).
Immagine 20
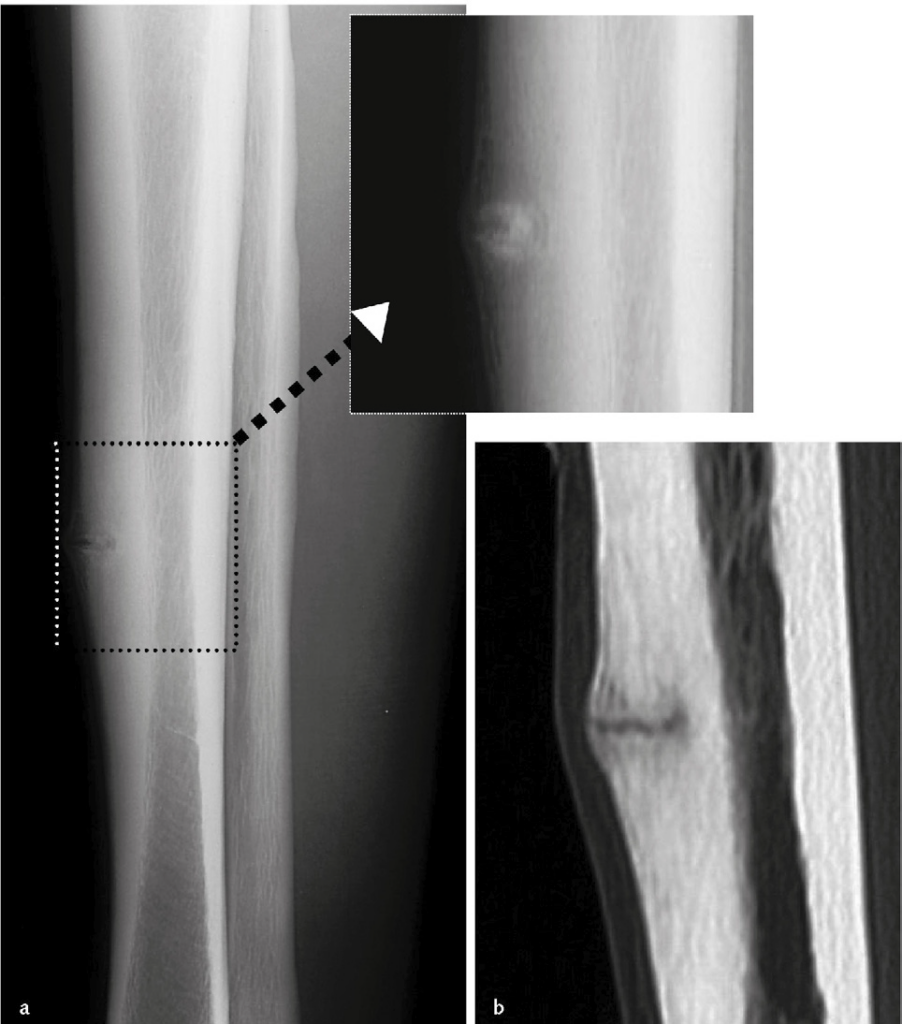
Immagine 20. Frattura da stress della corticale anteriore della diafisi tibiale. La radiografia in proiezione laterale mostra un ispessimento e una sclerosi localizzata della corticale, in cui è apprezzabile una fissurazione del tessuto osseo (riquadro) (a). La sezione sagittale TC permette di apprezzare le caratteristiche della lesione in modo più definito (b).