Dettagli
- Ipertensione pseudo-resistente
- Altre cause di ipertensione resistente
- Approccio diagnostico all’ipertensione resistente
- Trattamento dell’ipertensione resistente
Ipertensione Resistente
- L’ipertensione si definisce resistente al trattamento quando la strategia terapeutica raccomandata, costituita da appropriati interventi sullo stile di vita e da una terapia medica ottimale o alle dosi meglio tollerate con tre o più farmaci (un diuretico, solitamente un ACE-inibitore o un ARB e un calcioantagonista), risulta inefficace nel ridurre i valori di PA clinica al di sotto di 140/90 mmHg nei pazienti ipertesi aderenti al trattamento, i cui valori pressori inadeguati siano stati confermati all’ABPM/HBPM.
- Occorre inoltre escludere la presenza di ipertensione pseudo-resistente e di cause secondarie dell’ipertensione.
- L’ipertensione resistente è associata ad un rischio più elevato di HMOD, CKD ed eventi CV prematuri.
Ipertensione pseudo-resistente
- L’ipertensione pseudo-resistente può essere dovuta a diverse cause che devono essere escluse prima di poter confermare la diagnosi di ipertensione resistente:
- la scarsa aderenza al trattamento prescritto è una delle frequenti cause di ipertensione pseudo-resistente, che si riscontra fino al 50% dei casi sulla base del monitoraggio del trattamento farmacologico ed è direttamente correlata al numero di compresse prescritte;
- l’effetto camice bianco (in base al quale la PA clinica risulta elevata rispetto ai valori pressori adeguati documentati all’ABPM/HBPM) non è infrequente in questa categoria di pazienti, per cui si raccomanda di confermare gli elevati valori di PA clinica mediante ABPM/HBPM prima di porre diagnosi di ipertensione resistente;
- l’impiego di apparecchi inadeguati per la misurazione della PA clinica, compreso l’uso di bracciali troppo piccoli rispetto alla circonferenza del braccio, può causare un’elevazione spuria della PA;
- marcata calcificazione dell’arteria brachiale, in particolar modo nei pazienti anziani con arterie diffusamente calcifiche;
- inerzia clinica, che si traduce in dosaggi inadeguati o combinazioni insensate della terapia farmacologica antipertensiva.
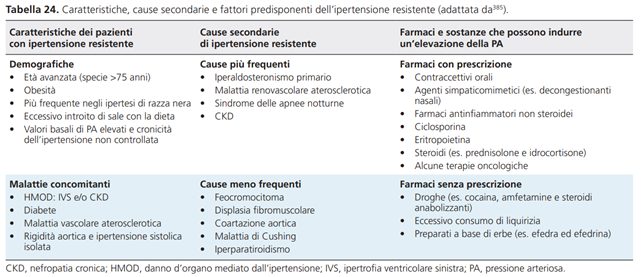
Altre cause di ipertensione resistente
- Fattori legati allo stile di vita, quali obesità, marcato incremento ponderale, eccessivo consumo di alcool ed elevato introito di sale.
- Assunzione di vasopressori o sostanze sodio-ritentive, di farmaci prescritti per altre condizioni, di alcuni preparati a base di erbe o l’uso di droghe (cocaina, steroidi anabolizzanti, ecc.) (Tabella 24).
- Sindrome delle apnee ostruttive notturne (generalmente, ma non sempre, associata all’obesità).
- Forme non riconosciute di ipertensione secondaria.
- HMOD avanzato, in particolare in presenza di CKD o rigidità delle grandi arterie.
- L’ipertensione resistente è associata ad età avanzata (in particolar modo >75 anni), sesso maschile, razza nera, valori iniziali di PA elevati al momento della diagnosi di ipertensione, un’elevazione della PA mai verificatasi nel corso della vita, frequenti visite ambulatoriali, obesità, diabete, aterosclerosi, HMOD, CKD e un rischio di eventi CV a 10 anni secondo lo score di Framingham >20%.
Approccio diagnostico all’ipertensione resistente
- Per porre diagnosi di ipertensione resistente è necessario reperire informazioni dettagliate su:
- Anamnesi del paziente, inclusi lo di stile di vita, l’assunzione di alcool e sale nell’alimentazione, l’eventuale assunzione di farmaci o sostanze interferenti e le abitudini del sonno.
- Tipo e dosaggio del trattamento antipertensivo;
- Esame obiettivo, con particolare attenzione nel rilevare la presenza di HMOD e segni di ipertensione secondaria;
- Conferma della resistenza al trattamento mediante misurazioni della PA al di fuori dell’ambiente medico (ABPM o HBPM) ;
- Test di laboratorio per identificare la presenza di alterazioni elettrolitiche (ipokaliemia), fattori di rischio associati (diabete), danno d’organo (disfunzione renale avanzata) ed ipertensione secondaria;
- Conferma dell’aderenza alla terapia antipertensiva;
- I pazienti devono essere sottoposti a screening per forme secondarie di ipertensione, in particolare iperaldosteronismo primario o stenosi dell’arteria renale di natura aterosclerotica, soprattutto se anziani o affetti da CKD.
- Deve essere presa in considerazione la possibilità di una scarsa aderenza al trattamento, anche se la sua identificazione può rivelarsi difficile nella pratica clinica routinaria, in quanto alcuni metodi, seppur facili da utilizzare, hanno un valore limitato (es. questionari standardizzati) mentre altri, come la concentrazione plasmatica e urinaria dei farmaci, sono promettenti ma non ancora largamente disponibili.
- Un altro metodo prevede la rilevazione dei valori pressori dopo l’assunzione sotto osservazione diretta della terapia, spesso adottato nei trial clinici ma più difficilmente attuabile nella pratica clinica quotidiana.
Trattamento dell’ipertensione resistente
Immagine 01
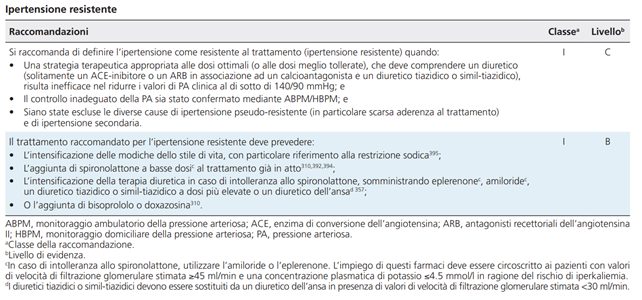
Immagine 01. Raccolta di evidenze.
- Un trattamento efficace deve comprendere le modifiche dello stile di vita (in particolare la riduzione dell’introito di sale), la sospensione dei farmaci interferenti e l’aggiunta progressiva di farmaci antipertensivi alla triplice combinazione iniziale. In ultimo, si raccomanda di somministrare tutti i farmaci adottando un regime terapeutico più semplice ricorrendo all’uso della SPC al fine di ridurre il numero delle compresse da assumere e migliorare l’aderenza al trattamento.
- Solamente pochi studi sono stata dedicati a valutare il trattamento farmacologico ottimale dell’ipertensione resistente. La strategia più efficace sembra essere quella di intensificare la terapia diuretica così da ridurre il sovraccarico di volume, oltre che limitare l’apporto di sodio, specie nei pazienti con CKD.
- Un miglior controllo pressorio può essere conseguito aumentando ulteriormente il dosaggio dello stesso diuretico o passando ad un diuretico simil-tiazidico più potente (clortalidone o indapamide). In caso di valori di eGFR < 30 ml/min, il diuretico tiazidico o simil-tiazidico deve essere sostituito con un diuretico dell’ansa. Sebbene l’ipertensione resistente possa mostrare una riduzione della PA a fronte di un dosaggio più alto del diuretico, nella maggior parte dei pazienti si rende necessaria la somministrazione di ulteriori farmaci. Evidenze sempre più numerose indicano che il trattamento di quarta linea deve esercitare un’azione inibitrice degli effetti biologici dell’aldosterone mediante l’utilizzo di un MRA (spironolattone fino a un dosaggio di 50 mg/die), come già dimostrato dallo studio PATHWAY-2 e riportato da altri studi e loro metanalisi. Lo spironolattone può non essere tollerato da tutti i pazienti a causa dei suoi effetti collaterali antiandrogeni che inducono tensione mammaria o ginecomastia (nel ~6% dei casi), impotenza negli uomini e irregolarità del ciclo mestruale nelle donne.
- Inoltre, l’efficacia e la sicurezza dello spironolattone per il trattamento dell’ipertensione resistente non sono state ancora accertate nei pazienti con significativa compromissione renale e, pertanto, la sua somministrazione deve essere generalmente circoscritta ai pazienti che presentano valori di eGFR ≥45 ml/min ed una concentrazione sierica di potassio ≤4.5 mmol/l, monitorando gli elettroliti e l’eGFR subito dopo l’inizio del trattamento ed almeno una volta l’anno. In linea teorica, come terapia diuretica aggiuntiva, in alternativa allo spironolattone (qualora non tollerato per gli effetti collaterali androgeni) può essere impiegato l’MRA eplerenone (50- 100 mg/die).
- Nel recente studio PATHWAY-2, l’amiloride (10-20 mg/die) ha dimostrato un effetto antipertensivo analogo a quello dello spironolattone (25-50 mg/die)357. Da sottolineare che anche questi farmaci devono essere somministrati con prudenza nei pazienti con ridotta eGFR e valori basali di potassiemia >4.5 mmol/l.
- Nello studio PATHWAY-2 sono stati valutati anche il bisoprololo (5-10 mg/die) e la doxazosina a rilascio modificato (4-8 mg/die) in alternativa allo spironolattone, ma rispetto a quest’ultimo sono risultati meno efficaci; viceversa hanno indotto una significativa riduzione dei valori di PA rispetto al placebo quando aggiunti alla terapia di base nei pazienti con ipertensione resistente. Pertanto, l’impiego del bisoprololo e della doxazosina trovano un giustificato utilizzo per il trattamento dell’ipertensione resistente quando lo spironolattone sia controindicato o non tollerato.
- I vasodilatatori diretti, come l’idralazina o il minoxidil, sono usati di rado in quanto possono causare grave ritenzione idrica e tachicardia. Nuovi farmaci antipertensivi (donatori di ossido nitrico, antagonisti della vasopressina, inibitori della sintetasi dell’aldosterone, inibitori dell’endopeptidasi neutra e antagonisti dell’endotelina) sono attualmente in corso di valutazione.